Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka (HPV). Choć ich obecność może być uciążliwa i nieestetyczna, zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Wirus HPV, który jest odpowiedzialny za kurzajki, jest bardzo rozpowszechniony i istnieje ponad 100 jego typów. Nie wszystkie typy wirusa HPV powodują brodawki, a te, które je wywołują, zazwyczaj nie są groźne i nie prowadzą do rozwoju nowotworów. Jednak niektóre typy wirusa mogą być związane z rozwojem raka szyjki macicy, odbytu, penisa, gardła czy sromu, dlatego szczepienia przeciwko HPV są tak ważne, szczególnie dla młodzieży.
Zakażenie wirusem HPV następuje najczęściej przez bezpośredni kontakt ze skórą osoby zarażonej lub przez kontakt z przedmiotami, które miały kontakt z wirusem, takimi jak ręczniki, obuwie czy podłoga w miejscach publicznych, np. na basenie. Wirus przenika do naskórka przez drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu zakażenia do pojawienia się widocznych kurzajek może minąć sporo czasu. W tym okresie osoba zakażona może nieświadomie rozprzestrzeniać wirusa.
Charakterystyczne dla kurzajek jest ich powolny rozwój i tendencja do samoistnego zanikania, choć proces ten może trwać miesiącami lub nawet latami. Mimo że kurzajki są zazwyczaj niegroźne, mogą powodować dyskomfort, ból podczas chodzenia (w przypadku brodawek na stopach) lub stanowić problem estetyczny. Warto podkreślić, że wirus HPV jest bardzo odporny i może przetrwać w środowisku przez długi czas, co ułatwia jego transmisję. Dlatego tak istotne jest dbanie o higienę osobistą i unikanie miejsc, gdzie ryzyko zakażenia jest podwyższone.
Mechanizmy przenoszenia wirusa HPV i powstawania brodawek
Głównym sposobem przenoszenia wirusa HPV odpowiedzialnego za kurzajki jest bezpośredni kontakt skóra do skóry. Dotyczy to sytuacji, gdy osoba zdrowa ma kontakt z miejscem na skórze osoby zakażonej, gdzie obecne są wiriony wirusa. Wirus ten preferuje wilgotne i ciepłe środowiska, dlatego często spotykany jest na basenach, pod prysznicami w siłowniach, w przebieralniach czy saunach. W takich miejscach, gdzie wiele osób korzysta z tej samej przestrzeni, ryzyko kontaktu z wirusem wzrasta.
Drugim ważnym mechanizmem jest kontakt pośredni. Oznacza to zakażenie poprzez przedmioty, które miały kontakt z zainfekowaną skórą. Mogą to być na przykład ręczniki, klapki, narzędzia do pielęgnacji stóp (np. pumeks), a nawet powierzchnie takie jak podłogi czy poręcze. Wirus HPV jest dość odporny na wysuszenie i może przetrwać poza organizmem człowieka przez pewien czas, co czyni go realnym zagrożeniem w miejscach publicznych. Szczególnie wrażliwe na zakażenie są miejsca z uszkodzoną skórą – drobne ranki, skaleczenia, otarcia, a nawet suchość skóry ułatwiają wirusowi wniknięcie do naskórka.
Istotne jest również to, że wirus HPV może się rozprzestrzeniać w obrębie własnego ciała. Osoba, która ma już kurzajki, może nieświadomie przenosić wirusa na inne części ciała, na przykład podczas drapania zmiany. To zjawisko nazywane jest auto-zakażeniem. W niektórych przypadkach, szczególnie u osób z osłabionym układem odpornościowym, wirus może być bardziej agresywny i prowadzić do powstawania licznych brodawek lub zmian o nietypowym charakterze. Zrozumienie tych dróg transmisji jest pierwszym krokiem do skutecznego zapobiegania i minimalizowania ryzyka zakażenia wirusem HPV.
Czynniki zwiększające ryzyko pojawienia się kurzajek na ciele
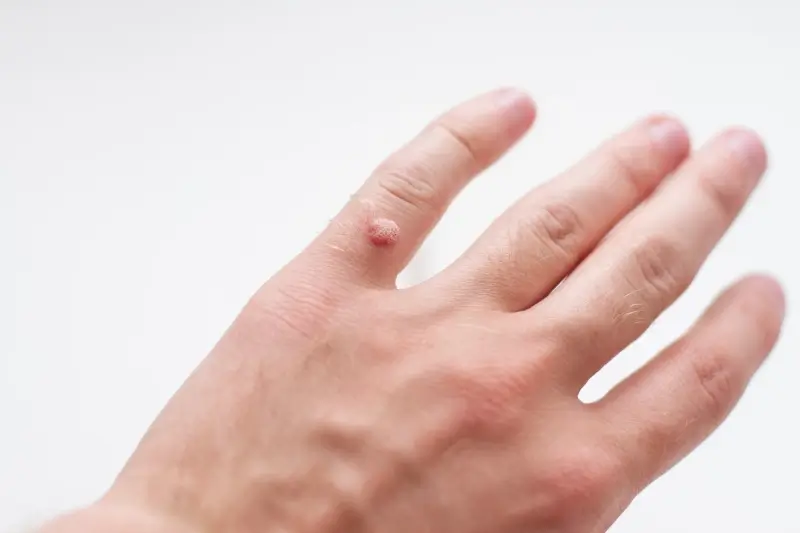
Kolejnym istotnym czynnikiem jest wiek. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na zakażenia wirusem HPV. Dlatego kurzajki są szczególnie powszechne w tej grupie wiekowej. Jednak dorośli również mogą się zarazić, zwłaszcza jeśli ich odporność jest chwilowo obniżona. Stan skóry odgrywa również znaczącą rolę. Drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia skóry czy maceracja naskórka (np. po długim kontakcie z wodą), stanowią idealne „bramy wejściowe” dla wirusa.
Przewlekły stres, nieodpowiednia dieta uboga w witaminy i minerały, a także brak wystarczającej ilości snu mogą również negatywnie wpływać na funkcjonowanie układu odpornościowego, zwiększając tym samym ryzyko zakażenia. Wilgotne środowisko, jak wspomniano wcześniej, sprzyja przetrwaniu i transmisji wirusa. Dlatego osoby często korzystające z basenów, saun, siłowni lub pracujące w warunkach dużej wilgotności są bardziej narażone. Wreszcie, niektórzy ludzie mogą mieć genetyczną predyspozycję do łatwiejszego zakażania się wirusem HPV, choć jest to rzadziej spotykany czynnik.
Jakie są typowe rodzaje kurzajek i gdzie się pojawiają
Kurzajki mogą przybierać różne formy i lokalizować się w różnych częściach ciała, co jest związane z typem wirusa HPV, który je wywołuje, oraz miejscem wniknięcia wirusa do organizmu. Najczęściej spotykanym rodzajem są brodawki zwykłe, które charakteryzują się szorstką, grudkowatą powierzchnią i zazwyczaj pojawiają się na dłoniach, palcach, łokciach i kolanach. Mogą mieć kolor skóry, beżowy lub szarawy i często są niebolesne, chyba że umiejscowią się w miejscu narażonym na ucisk lub tarcie.
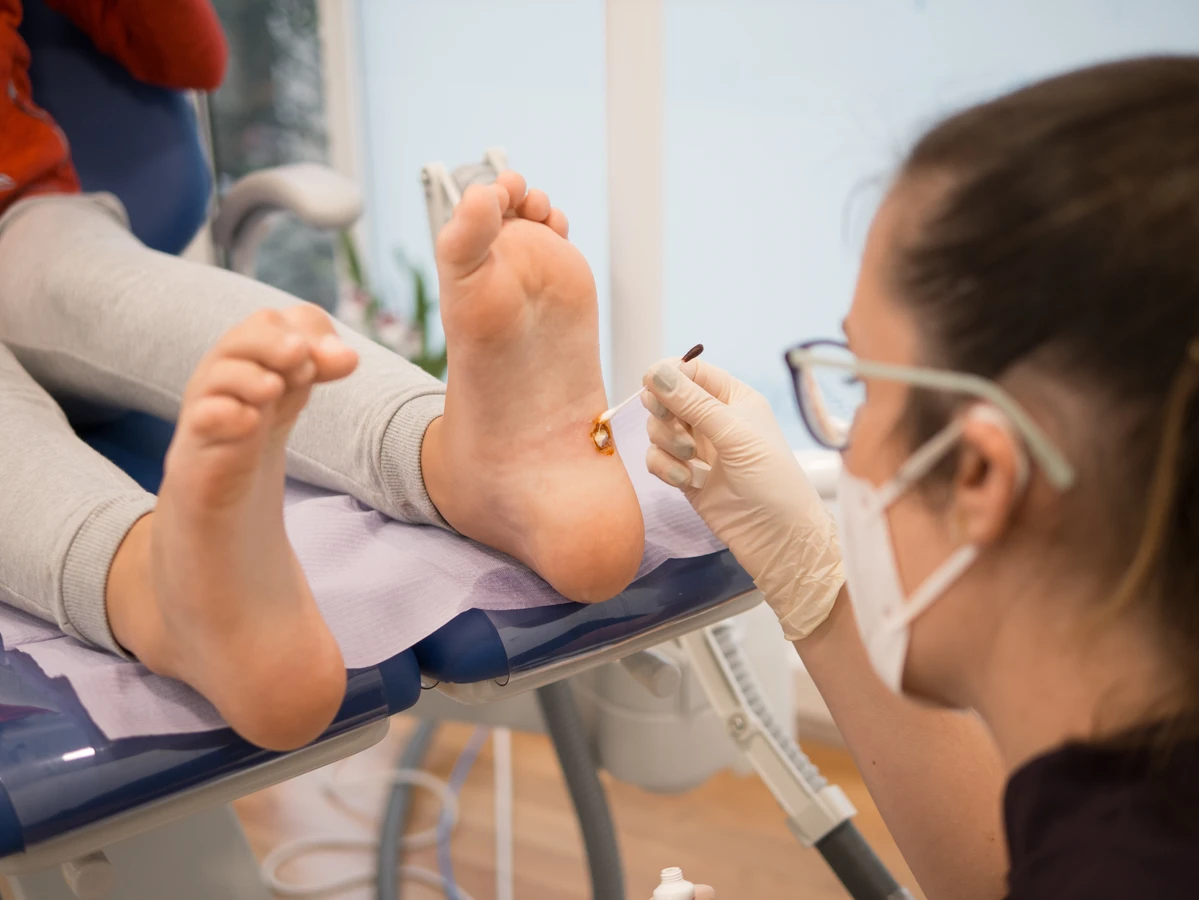
Brodawki stóp, zwane potocznie kurzajkami, to kolejny częsty typ. Mogą występować jako pojedyncze zmiany lub w skupiskach (tzw. brodawki mozaikowe). Często są bolesne, zwłaszcza podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Charakterystyczna jest dla nich powierzchnia z drobnymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Pojawiają się najczęściej na podeszwach stóp i piętach.
Brodawki płaskie są mniejsze, gładkie i często mają lekko wypukły kształt. Zazwyczaj pojawiają się na twarzy, grzbiecie dłoni i przedramionach. Mogą być liczniejsze i trudniejsze do leczenia ze względu na ich lokalizację i tendencję do grupowania się. Brodawki nitkowate, zwane również brodawkami nitkowatymi, są wydłużone i cienkie, często pojawiają się na szyi, pod pachami i na powiekach. Są zazwyczaj łagodne, ale mogą być uciążliwe ze względów estetycznych.
Warto również wspomnieć o brodawkach płciowych (kłykcinach kończystych), które są wywoływane przez inne typy wirusa HPV i pojawiają się w okolicach narządów płciowych i odbytu. Są one przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Zrozumienie różnic między poszczególnymi rodzajami kurzajek jest kluczowe dla właściwego doboru metody leczenia i zapobiegania ich rozprzestrzenianiu się.
Jak można zapobiegać pojawianiu się kurzajek
Zapobieganie kurzajkom opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV oraz na dbaniu o ogólną kondycję organizmu i skóry. Kluczową rolę odgrywa higiena osobista. Regularne mycie rąk, szczególnie po kontakcie z miejscami publicznymi, jest podstawowym środkiem ostrożności. W miejscach o podwyższonym ryzyku, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne, aby uniknąć kontaktu stóp z potencjalnie zakażonymi powierzchniami.
Ważne jest również, aby nie pożyczać osobistych przedmiotów higieny, takich jak ręczniki, maszynki do golenia czy pilniki do paznokci, aby zminimalizować ryzyko przeniesienia wirusa między osobami. Jeśli ktoś w rodzinie ma kurzajki, należy zachować szczególną ostrożność i unikać wspólnego korzystania z przedmiotów, które mogły mieć z nimi kontakt. Należy również powstrzymać się od drapania lub obgryzania kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub zakażenia innych osób.
Dbanie o dobrą kondycję układu odpornościowego jest równie istotne. Zdrowa dieta bogata w warzywa, owoce i pełnoziarniste produkty, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie przewlekłego stresu pomagają organizmowi skuteczniej zwalczać infekcje, w tym te wywoływane przez wirus HPV. W przypadku osób o obniżonej odporności, lekarz może zalecić dodatkowe środki ostrożności. Warto również pamiętać o szczepieniach przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, choć nie chronią w 100% przed wszystkimi rodzajami brodawek.
Kiedy należy zgłosić się do lekarza po pomoc
Choć wiele kurzajek można z powodzeniem leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, szybko się powiększa lub zmienia kolor, należy niezwłocznie skonsultować się z lekarzem. Może to być sygnał, że nie jest to zwykła brodawka, ale inna zmiana skórna, która wymaga dokładniejszej diagnostyki.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby chorujące na AIDS lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej agresywne i trudniejsze do leczenia, a także mogą być objawem poważniejszych problemów zdrowotnych. W takich przypadkach samodzielne leczenie może być nieskuteczne lub nawet szkodliwe, dlatego niezbędna jest konsultacja lekarska.
Gdy kurzajki pojawiają się w nietypowych miejscach, takich jak twarz, okolice narządów płciowych lub odbytu, zawsze warto skonsultować się z lekarzem. Zmiany w tych wrażliwych obszarach mogą wymagać specjalistycznego podejścia terapeutycznego, a nieprawidłowe leczenie może prowadzić do powikłań, blizn lub dalszego rozprzestrzeniania się infekcji. Również w przypadku, gdy kurzajki nawracają mimo prób leczenia lub gdy pojawia się ich duża liczba, warto zasięgnąć porady specjalisty. Lekarz będzie mógł ocenić sytuację, postawić właściwą diagnozę i zaproponować najskuteczniejszą metodę leczenia, która może obejmować metody farmakologiczne, krioterapię, laseroterapię lub inne procedury.
Możliwe metody leczenia kurzajek w gabinecie lekarskim
Leczenie kurzajek w gabinecie lekarskim oferuje szereg skutecznych metod, które mogą być stosowane w przypadkach, gdy domowe sposoby okazują się niewystarczające lub gdy zmiany są szczególnie uciążliwe. Jedną z najczęściej stosowanych metod jest krioterapię, czyli zamrażanie brodawki ciekłym azotem. Niska temperatura powoduje zniszczenie komórek wirusa i uszkodzenie tkanki brodawki, co prowadzi do jej obumarcia i samoistnego odpadnięcia. Zabieg ten może wymagać kilku powtórzeń w odstępach kilku tygodni.
Inną popularną metodą jest elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym. Zabieg ten jest zazwyczaj wykonywany w znieczuleniu miejscowym i polega na usunięciu brodawki za pomocą elektrody. Metoda ta jest skuteczna, ale może pozostawić niewielką bliznę. Coraz częściej stosowana jest również laseroterapia, która wykorzystuje wiązkę lasera do precyzyjnego usuwania tkanki brodawki. Laseroterapia jest zazwyczaj szybka, precyzyjna i minimalizuje ryzyko bliznowacenia.
Lekarz może również przepisać silniejsze preparaty do stosowania miejscowego, zawierające substancje keratolityczne, takie jak kwas salicylowy w wyższych stężeniach, lub środki przeciwwirusowe. W niektórych przypadkach, szczególnie przy brodawkach opornych na inne metody leczenia, lekarz może zdecydować o chirurgicznym wycięciu brodawki. Wybór metody leczenia zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnej sytuacji pacjenta i jego stanu zdrowia. Ważne jest, aby poddać się leczeniu pod kontrolą lekarza, aby zapewnić jego skuteczność i uniknąć powikłań.