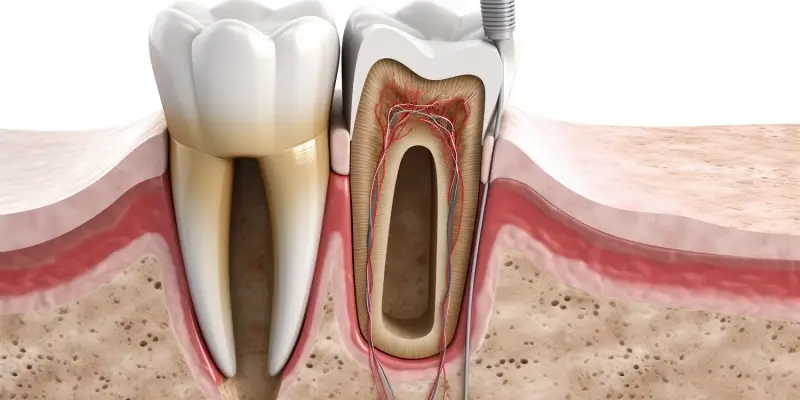
Zapalenie okostnej zęba, medycznie znane jako periostitis, to stan zapalny błony okrywającej kość szczęki lub żuchwy, przylegającej do zęba. Jest to zazwyczaj konsekwencja zaawansowanego procesu infekcyjnego, który rozprzestrzenił się z miazgi zęba lub jego okolic. W momencie, gdy infekcja osiąga etap, w którym obejmuje tkanki otaczające ząb, pojawia się silny ból, obrzęk i często gorączka. W takich sytuacjach kluczową rolę odgrywa antybiotyk na zapalenie okostnej zęba, który ma za zadanie zwalczyć bakterie będące przyczyną stanu zapalnego. Antybiotyki działają poprzez hamowanie wzrostu lub zabijanie komórek bakteryjnych, co pozwala organizmowi na skuteczniejsze zwalczanie infekcji i redukcję stanu zapalnego.
Wybór odpowiedniego antybiotyku jest ściśle zależny od rodzaju bakterii odpowiedzialnych za infekcję oraz od indywidualnych cech pacjenta, takich jak alergie, choroby współistniejące czy przyjmowane leki. Lekarz stomatolog, po dokładnym zbadaniu pacjenta i często po wykonaniu dodatkowych badań diagnostycznych, takich jak zdjęcie rentgenowskie, decyduje o rodzaju i dawkowaniu antybiotyku. Celem terapii antybiotykowej jest nie tylko zwalczenie istniejącej infekcji, ale również zapobieganie jej dalszemu rozprzestrzenianiu się i potencjalnym powikłaniom. Nieleczone zapalenie okostnej może prowadzić do poważniejszych problemów zdrowotnych, w tym ropni, zniszczenia kości, a nawet ogólnoustrojowego zakażenia organizmu.
Skuteczność leczenia antybiotykiem zależy w dużej mierze od ścisłego przestrzegania zaleceń lekarskich. Należy pamiętać, aby przyjmować lek regularnie, o stałych porach, oraz ukończyć pełną kurację, nawet jeśli objawy ustąpią wcześniej. Przedwczesne przerwanie terapii może skutkować nawrotem infekcji i rozwojem oporności bakterii na dany antybiotyk, co znacznie utrudni przyszłe leczenie. W przypadku wystąpienia jakichkolwiek niepokojących objawów lub skutków ubocznych podczas przyjmowania antybiotyku, należy niezwłocznie skontaktować się z lekarzem.
Najczęściej stosowane antybiotyki przy zapaleniu okostnej zęba
W terapii zapalenia okostnej zęba najczęściej stosuje się antybiotyki z grupy penicylin, zwłaszcza te o szerokim spektrum działania, takie jak amoksycylina, często w połączeniu z kwasem klawulanowym. Preparaty te są skuteczne przeciwko szerokiemu zakresowi bakterii Gram-dodatnich i Gram-ujemnych, które zazwyczaj są przyczyną infekcji w obrębie jamy ustnej. Amoksycylina działa poprzez hamowanie syntezy ściany komórkowej bakterii, co prowadzi do ich śmierci. Dodatek kwasu klawulanowego zwiększa skuteczność amoksycyliny, neutralizując enzymy produkowane przez niektóre bakterie, które w innym przypadku mogłyby rozkładać antybiotyk, czyniąc go nieskutecznym.
W przypadku pacjentów uczulonych na penicyliny, lekarz stomatolog przepisze alternatywne antybiotyki. Popularnym wyborem są wówczas antybiotyki z grupy cefalosporyn, które choć należą do tej samej grupy farmakologicznej co penicyliny, często są lepiej tolerowane przez osoby z nadwrażliwością. Inne grupy antybiotyków, które mogą być zastosowane, to makrolidy (np. azytromycyna, klarytromycyna) lub linkozamidy (np. klindamycyna). Makrolidy działają poprzez hamowanie syntezy białek bakteryjnych, co zatrzymuje ich namnażanie i prowadzi do wyginięcia. Klindamycyna natomiast, podobnie jak makrolidy, blokuje syntezę białek, ale działa na nieco inne podjednostki rybosomalne bakterii.
Wybór konkretnego antybiotyku zawsze musi być poprzedzony konsultacją z lekarzem, który oceni stan pacjenta, potencjalne interakcje z innymi lekami i historię alergiczną. Czasami konieczne może być wykonanie antybiogramu, czyli badania laboratoryjnego określającego wrażliwość konkretnych szczepów bakterii na różne antybiotyki. Pozwala to na precyzyjne dobranie terapii i zwiększa szanse na jej powodzenie. Należy pamiętać, że antybiotyk na zapalenie okostnej zęba jest zazwyczaj tylko jednym z elementów leczenia. Często konieczne jest również leczenie stomatologiczne mające na celu usunięcie źródła infekcji, na przykład przez leczenie kanałowe lub ekstrakcję zęba.
Jakie są skutki uboczne antybiotyków przy zapaleniu okostnej
Przyjmowanie antybiotyków, w tym tych przepisywanych na zapalenie okostnej zęba, może wiązać się z wystąpieniem różnorodnych skutków ubocznych. Najczęściej obserwowane reakcje dotyczą układu pokarmowego. Mogą pojawić się nudności, wymioty, biegunki, bóle brzucha czy niestrawność. Są to zazwyczaj łagodne dolegliwości, które ustępują samoistnie po zakończeniu kuracji. Jednak w przypadku nasilonych lub uporczywych objawów żołądkowo-jelitowych, zwłaszcza biegunki, należy skonsultować się z lekarzem, ponieważ może to być sygnał poważniejszego zaburzenia, takiego jak infekcja Clostridium difficile, która jest powikłaniem antybiotykoterapii.
Innym częstym skutkiem ubocznym są reakcje alergiczne. Mogą one przybierać różne formy, od łagodnych wysypek skórnych, swędzenia, aż po ciężkie reakcje anafilaktyczne, które stanowią zagrożenie życia. Dlatego tak ważne jest, aby przed rozpoczęciem leczenia poinformować lekarza o wszelkich znanych alergiach na leki, zwłaszcza na antybiotyki. W przypadku wystąpienia objawów reakcji alergicznej, takich jak pokrzywka, obrzęk twarzy, języka lub gardła, trudności w oddychaniu, należy natychmiast przerwać przyjmowanie leku i zgłosić się po pomoc medyczną.
Oprócz problemów żołądkowo-jelitowych i reakcji alergicznych, antybiotyki mogą również wpływać na inne układy organizmu. Niektóre leki mogą powodować bóle głowy, zawroty głowy, senność lub bezsenność. Rzadziej spotykane są poważniejsze powikłania, takie jak zaburzenia funkcji wątroby czy nerek, czy też wpływ na skład krwi. Długotrwałe stosowanie antybiotyków może również prowadzić do zaburzeń równowagi mikroflory bakteryjnej organizmu, co może objawiać się np. grzybicą jamy ustnej lub pochwy. Ważne jest, aby podczas antybiotykoterapii dbać o odpowiednią dietę, spożywać produkty bogate w probiotyki (np. jogurty, kefiry) i unikać alkoholu, który może nasilać niektóre skutki uboczne i obciążać wątrobę.
Alternatywne metody leczenia zapalenia okostnej bez antybiotyków
W przypadku łagodnych postaci zapalenia okostnej lub jako uzupełnienie podstawowej terapii antybiotykowej, można rozważyć zastosowanie pewnych metod naturalnych i domowych sposobów, które mogą przynieść ulgę w objawach. Należy jednak podkreślić, że metody te nie zastąpią antybiotykoterapii w przypadku poważnych infekcji bakteryjnych, a ich skuteczność jest ograniczona. Jedną z najczęściej polecanych metod jest płukanie jamy ustnej roztworem soli fizjologicznej lub roztworem wody z sodą oczyszczoną. Sól ma właściwości antyseptyczne i pomaga zmniejszyć obrzęk, podczas gdy soda oczyszczona może pomóc w neutralizacji kwasów i redukcji stanów zapalnych.
Zastosowanie zimnych okładów na policzek w okolicy objętej stanem zapalnym może przynieść ulgę w bólu i zmniejszyć obrzęk. Zimno działa znieczulająco i zwęża naczynia krwionośne, co ogranicza przepływ krwi do chorego miejsca i redukuje obrzęk. Należy pamiętać, aby nie stosować lodu bezpośrednio na skórę, lecz owinąć go w cienki ręcznik lub szmatkę, aby uniknąć odmrożeń. Okłady powinno się stosować kilkukrotnie w ciągu dnia, przez okres 15-20 minut.
Niektóre zioła i olejki eteryczne wykazują właściwości przeciwzapalne i antybakteryjne, które mogą być pomocne w łagodzeniu objawów zapalenia okostnej. Przykładem jest olejek z drzewa herbacianego, który ma silne działanie antyseptyczne. Można go stosować w bardzo rozcieńczonej formie do płukania jamy ustnej, jednak należy zachować ostrożność, ponieważ olejek jest silnie skoncentrowany i może podrażniać błony śluzowe. Inne zioła, takie jak rumianek czy szałwia, znane ze swoich właściwości przeciwzapalnych i łagodzących, również mogą być używane do płukania jamy ustnej. Warto jednak pamiętać, że nawet naturalne metody leczenia powinny być stosowane po konsultacji z lekarzem lub farmaceutą, aby upewnić się, że są bezpieczne i odpowiednie dla danego stanu zdrowia.
Kiedy należy natychmiast zgłosić się do dentysty po antybiotyk
Zapalenie okostnej zęba jest stanem, który wymaga pilnej interwencji stomatologicznej, a w niektórych przypadkach również antybiotykoterapii. Niezwłoczne zgłoszenie się do gabinetu dentystycznego jest kluczowe, gdy pacjent doświadcza silnego, pulsującego bólu zęba, który nie ustępuje po lekach przeciwbólowych dostępnych bez recepty. Ból ten często promieniuje do szczęki, ucha lub skroni, co jest sygnałem, że proces zapalny jest zaawansowany i może obejmować tkanki otaczające ząb.
Obecność widocznego obrzęku w okolicy zęba, który może rozprzestrzeniać się na policzek, dziąsło lub nawet szyję, jest kolejnym sygnałem alarmowym. Obrzęk może być twardy i bolesny w dotyku. Często towarzyszy mu zaczerwienienie skóry w tej okolicy. Wraz z obrzękiem może pojawić się gorączka, dreszcze i ogólne złe samopoczucie, co świadczy o uogólnionej reakcji organizmu na infekcję. Takie objawy wskazują na konieczność natychmiastowej konsultacji stomatologicznej, ponieważ infekcja może wymagać nie tylko antybiotyku, ale również drenażu ropnia lub innych procedur.
Kolejnym wskazaniem do pilnej wizyty u stomatologa jest pojawienie się ropnej wydzieliny w jamie ustnej, często o nieprzyjemnym zapachu. Ropień może pęknąć samoistnie, uwalniając ropę, co może przynieść chwilową ulgę w bólu, jednak nie oznacza to wyleczenia infekcji. Nieleczony ropień może nadal stanowić zagrożenie dla zdrowia. Wszelkie zmiany na dziąśle, takie jak przetoki (małe otwory, z których może sączyć się ropa), są również sygnałem świadczącym o zaawansowanym procesie zapalnym i wymagają pilnej diagnostyki. Wczesne rozpoznanie i leczenie zapalenia okostnej, często z użyciem odpowiedniego antybiotyku, pozwala uniknąć poważnych powikłań i przyspiesza powrót do zdrowia.
Jak efektywnie zapobiegać zapaleniu okostnej zęba i uniknąć antybiotyku
Podstawą profilaktyki zapalenia okostnej zęba, a tym samym uniknięcia konieczności stosowania antybiotyków, jest przede wszystkim utrzymanie doskonałej higieny jamy ustnej. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie przez dwie minuty, przy użyciu pasty z fluorem, jest kluczowe w usuwaniu płytki bakteryjnej, która jest głównym sprawcą próchnicy i chorób dziąseł. Należy również pamiętać o codziennym stosowaniu nici dentystycznej lub irygatora, aby oczyścić przestrzenie międzyzębowe, gdzie szczoteczka nie dociera. Czysta jama ustna to bariera ochronna przed rozwojem bakterii powodujących infekcje.
Regularne wizyty kontrolne u stomatologa, zazwyczaj co sześć miesięcy, są niezwykle ważne w zapobieganiu poważnym problemom stomatologicznym. Stomatolog podczas wizyty jest w stanie wykryć wczesne stadia próchnicy, chorób dziąseł lub innych nieprawidłowości, zanim staną się one poważne i zaczną dawać objawy. Wczesne leczenie pozwala na szybkie usunięcie problemu, często bez konieczności stosowania antybiotyków. Dodatkowo, podczas takich wizyt przeprowadzane są profesjonalne zabiegi higienizacyjne, takie jak skaling i piaskowanie, które usuwają kamień nazębny i osady, których nie da się usunąć domowymi metodami.
Dieta odgrywa również znaczącą rolę w profilaktyce zdrowia jamy ustnej. Ograniczenie spożycia słodkich napojów i przekąsek, które sprzyjają rozwojowi bakterii próchnicotwórczych, jest bardzo ważne. Zaleca się spożywanie dużej ilości warzyw i owoców, które dostarczają niezbędnych witamin i minerałów, a także pomagają w naturalnym oczyszczaniu zębów. Unikanie palenia tytoniu i nadmiernego spożycia alkoholu również wpływa korzystnie na stan zdrowia jamy ustnej, zmniejszając ryzyko infekcji i chorób przyzębia. Dbanie o ogólny stan zdrowia organizmu, w tym o prawidłowe nawodnienie i zbilansowaną dietę, wspiera naturalne mechanizmy obronne, co pośrednio przekłada się na mniejsze ryzyko wystąpienia stanów zapalnych w jamie ustnej.