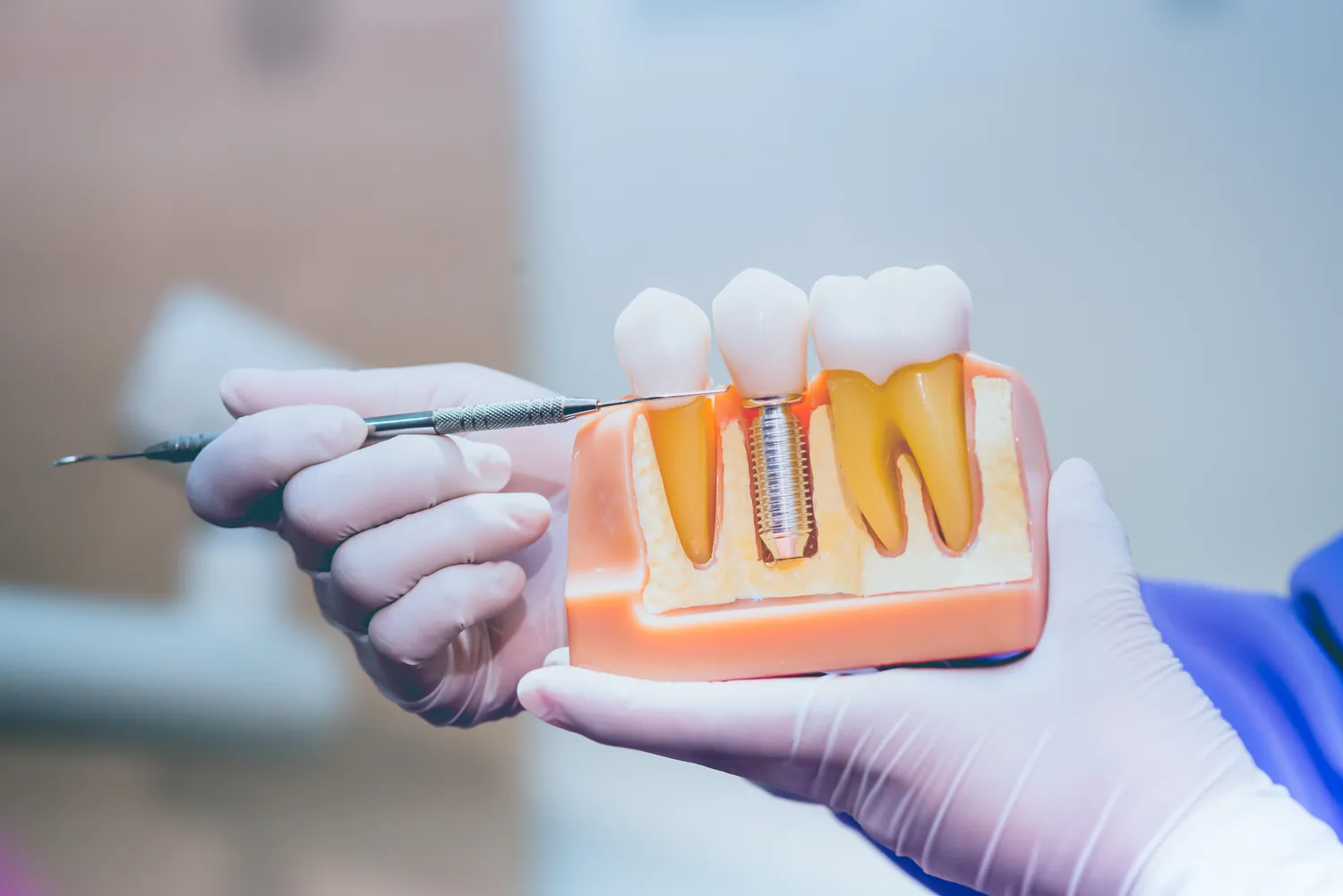
Decyzja o wszczepieniu implantów zębowych to ważny krok w kierunku odzyskania pełnej funkcjonalności i estetyki uśmiechu. Jednakże, jak w przypadku wielu procedur medycznych, istnieją pewne sytuacje, w których implanty zębowe mogą być przeciwwskazane. Zrozumienie tych ograniczeń jest kluczowe dla zapewnienia bezpieczeństwa pacjenta oraz maksymalizacji szans na sukces zabiegu. Niektóre schorzenia, przyjmowane leki czy styl życia mogą wpływać na proces gojenia i integrację implantu z kością.
Dlatego też, przed podjęciem ostatecznej decyzji o leczeniu implantologicznym, niezbędna jest szczegółowa konsultacja z doświadczonym stomatologiem. Lekarz przeprowadzi dokładny wywiad medyczny, oceni stan zdrowia jamy ustnej oraz ogólny stan organizmu pacjenta. Na podstawie zebranych informacji, lekarz będzie w stanie określić, czy implanty są bezpiecznym i optymalnym rozwiązaniem w danym przypadku. Ignorowanie potencjalnych przeciwwskazań może prowadzić do powikłań, opóźnionego gojenia, a nawet do niepowodzenia zabiegu.
W niniejszym artykule przyjrzymy się bliżej różnym czynnikom, które mogą stanowić przeciwwskazanie do wszczepienia implantów zębowych. Zaprezentujemy kompleksowy przegląd sytuacji, w których pacjent powinien zachować szczególną ostrożność lub rozważyć alternatywne metody leczenia. Naszym celem jest dostarczenie rzetelnych i wyczerpujących informacji, które pomogą Państwu podjąć świadomą decyzję dotyczącą leczenia implantologicznego. Pamiętajmy, że zdrowie jest najważniejsze, a odpowiednie przygotowanie do zabiegu to połowa sukcesu.
Główne implanty przeciwwskazania o których powinien wiedzieć każdy pacjent
Istnieje szereg czynników, które mogą uniemożliwić lub znacząco utrudnić przeprowadzenie zabiegu wszczepienia implantów zębowych. Do najczęściej wymienianych przeciwwskazań należą choroby ogólnoustrojowe, które mogą wpływać na zdolność organizmu do regeneracji i gojenia. Niewyrównana cukrzyca, choroby serca, zaburzenia krzepnięcia krwi, a także aktywna choroba nowotworowa to stany, które wymagają szczególnej uwagi i często są bezwzględnymi przeciwwskazaniami do implantacji. W takich przypadkach, ryzyko powikłań, infekcji i nieprawidłowego zrastania się implantu z kością jest znacznie podwyższone.
Kolejnym ważnym aspektem są choroby przyzębia, zwłaszcza te aktywne i nieleczone. Zapalenie dziąseł czy paradontoza w zaawansowanym stadium stanowią poważne zagrożenie dla stabilności implantu. Tkanki otaczające implant muszą być zdrowe, aby zapewnić mu długoterminowe utrzymanie. Niewydolność nerek, choroby autoimmunologiczne, a także przyjmowanie niektórych leków, takich jak bifosfoniany, mogą również wpływać na proces gojenia i integracji implantu. Przed przystąpieniem do leczenia implantologicznego, niezbędne jest uzyskanie zgody lekarza prowadzącego, który oceni ryzyko związane z danym schorzeniem.
Nie można zapomnieć o stanie higieny jamy ustnej. Pacjenci, którzy nie dbają o regularne i dokładne czyszczenie zębów, są bardziej narażeni na rozwój infekcji wokół implantu, co może prowadzić do jego utraty. Wszczepienie implantów wymaga od pacjenta zdyscyplinowania w zakresie higieny. Palenie tytoniu jest kolejnym istotnym czynnikiem ryzyka. Nikotyna negatywnie wpływa na ukrwienie tkanek, spowalnia proces gojenia i zwiększa prawdopodobieństwo wystąpienia komplikacji. W wielu przypadkach, lekarze zalecają rzucenie palenia przed i po zabiegu implantacji.
Implanty przeciwwskazania związane z osteoporozą i leczeniem farmakologicznym

Osteoporoza, czyli choroba charakteryzująca się obniżoną gęstością mineralną kości, stanowi jedno z kluczowych zagadnień w kontekście przeciwwskazań do implantacji. Osłabiona struktura kostna może nie zapewnić odpowiedniego wsparcia dla wszczepionego implantu, zwiększając ryzyko jego niestabilności i utraty. W przypadku pacjentów z osteoporozą, decyzja o implantacji powinna być podejmowana indywidualnie, po dokładnej ocenie gęstości kości za pomocą badań obrazowych, takich jak tomografia komputerowa. Czasami konieczne może być zastosowanie specjalnych procedur, mających na celu wzmocnienie tkanki kostnej przed zabiegiem.
Szczególną ostrożność należy zachować w przypadku pacjentów przyjmujących bifosfoniany. Leki te, stosowane w leczeniu osteoporozy i niektórych nowotworów, mogą prowadzić do martwicy kości szczęki lub żuchwy, zwanej osteonekrozą. Ryzyko wystąpienia tego groźnego powikłania jest szczególnie wysokie w przypadku długotrwałego stosowania bifosfonianów dożylnie. Zawsze należy poinformować stomatologa o przyjmowanych lekach, a on w porozumieniu z lekarzem prowadzącym zdecyduje o dalszym postępowaniu. Czasami konieczne może być odstawienie leku na pewien okres przed zabiegiem.
Inne leki, które mogą wpływać na proces gojenia i zwiększać ryzyko powikłań, to między innymi:
- Leki immunosupresyjne, stosowane po przeszczepach narządów lub w chorobach autoimmunologicznych.
- Chemioterapia i radioterapia w obrębie głowy i szyi.
- Niektóre leki przeciwzakrzepowe.
- Długotrwałe stosowanie kortykosteroidów.
Zawsze należy dokładnie poinformować lekarza o wszystkich przyjmowanych lekach i suplementach diety. Dokładny wywiad medyczny jest fundamentem bezpiecznej implantacji. W razie wątpliwości, lekarz może zlecić dodatkowe badania lub skonsultować się ze specjalistą. Pamiętajmy, że zdrowie pacjenta jest zawsze priorytetem.
Implanty przeciwwskazania u osób z problemami psychicznymi i uzależnieniami
Stan psychiczny pacjenta odgrywa niebagatelną rolę w procesie leczenia implantologicznego. Osoby cierpiące na poważne zaburzenia psychiczne, takie jak schizofrenia, ciężka depresja czy zaburzenia lękowe, mogą mieć trudności z przestrzeganiem zaleceń pooperacyjnych, dbaniem o higienę jamy ustnej, a także z radzeniem sobie z bólem i dyskomfortem związanym z leczeniem. W takich przypadkach, implantacja może być odroczona do momentu ustabilizowania stanu psychicznego pacjenta. Ważne jest, aby lekarz miał pełną świadomość wszelkich problemów natury psychicznej, aby móc odpowiednio przygotować pacjenta i zapewnić mu wsparcie.
Uzależnienia, w szczególności od alkoholu i narkotyków, stanowią kolejne istotne przeciwwskazanie do implantacji. Nadużywanie substancji psychoaktywnych negatywnie wpływa na ogólny stan zdrowia, osłabia układ odpornościowy, upośledza proces gojenia i zwiększa ryzyko infekcji. Pacjenci zmagający się z uzależnieniami często mają problemy z utrzymaniem higieny jamy ustnej, co jest kluczowe dla sukcesu leczenia implantologicznego. W przypadku aktywnego uzależnienia, zabieg implantacji zazwyczaj nie jest zalecany. Dopiero po osiągnięciu trzeźwości i stabilizacji stanu zdrowia, można rozważyć implantację.
Należy również zwrócić uwagę na pacjentów z bruksizmem, czyli mimowolnym zaciskaniem i zgrzytaniem zębami. Silne siły działające na implanty w wyniku bruksizmu mogą prowadzić do ich uszkodzenia lub utraty. W przypadku zdiagnozowanego bruksizmu, przed implantacją konieczne jest wdrożenie odpowiedniego leczenia, na przykład noszenia specjalnej nakładki na zęby w nocy. Celem jest zminimalizowanie ryzyka przeciążenia implantów i zapewnienie im długoterminowej stabilności.
Ważne jest, aby pacjent był w pełni świadomy swoich ograniczeń i otwarcie rozmawiał z lekarzem o wszelkich problemach, które mogą wpłynąć na proces leczenia. Tylko w ten sposób można zapewnić bezpieczeństwo i optymalne wyniki terapii implantologicznej.
Kiedy implanty przeciwwskazania są względne i wymagają szczególnej uwagi
Nie wszystkie sytuacje, w których implanty mogą być przeciwwskazane, są bezwzględne. Wiele zależy od indywidualnej oceny stanu pacjenta, zaawansowania choroby oraz dostępnych metod leczenia. Względne przeciwwskazania wymagają szczególnej uwagi, dokładnego planowania zabiegu oraz ścisłej współpracy pacjenta z zespołem medycznym. Celem jest zminimalizowanie ryzyka i zapewnienie jak najlepszych rokowań.
Do takich względnych przeciwwskazań zalicza się między innymi:
- Niewystarczająca ilość kości w szczęce lub żuchwie. W takich przypadkach, przed wszczepieniem implantu, konieczne może być przeprowadzenie zabiegu regeneracji kości, na przykład poprzez przeszczep autogenny lub zastosowanie materiałów kościozastępczych.
- Palenie papierosów. Jak wspomniano wcześniej, palenie znacząco obniża szanse na sukces implantacji. Jednakże, jeśli pacjent jest w stanie rzucić palenie na okres przed i po zabiegu, ryzyko powikłań może zostać zredukowane.
- Ciężka higiena jamy ustnej. Jeśli pacjent jest zdeterminowany, aby poprawić swoje nawyki higieniczne, lekarz może zdecydować się na przeprowadzenie zabiegu, ale pod warunkiem ścisłego nadzoru i edukacji pacjenta.
- Niektóre choroby przewlekłe w fazie wyrównanej. Na przykład, dobrze kontrolowana cukrzyca lub choroby tarczycy zazwyczaj nie stanowią bezwzględnego przeciwwskazania, ale wymagają ścisłego monitorowania poziomu glukozy lub hormonów tarczycy.
Kluczowe w przypadku względnych przeciwwskazań jest indywidualne podejście. Lekarz musi dokładnie przeanalizować wszystkie czynniki ryzyka i korzyści związane z implantacją. Czasami konieczne może być przeprowadzenie dodatkowych badań diagnostycznych, takich jak tomografia komputerowa o wysokiej rozdzielczości, aby dokładnie ocenić stan tkanki kostnej i zaplanować optymalny przebieg leczenia. Konsultacja z innymi specjalistami, na przykład endokrynologiem czy kardiologiem, może być również niezbędna.
Ważne jest, aby pacjent był w pełni świadomy wszelkich potencjalnych ryzyk i korzyści związanych z implantacją w jego konkretnym przypadku. Otwarta komunikacja z lekarzem i zaangażowanie w proces leczenia są kluczowe dla osiągnięcia sukcesu. W niektórych sytuacjach, alternatywne metody leczenia, takie jak protezy ruchome czy mosty protetyczne, mogą okazać się bardziej bezpiecznym i efektywnym rozwiązaniem.
Implanty przeciwwskazania a proces gojenia i długoterminowe efekty leczenia
Proces gojenia po zabiegu implantacji jest niezwykle ważny dla jego długoterminowego sukcesu. Wszelkie czynniki, które mogą ten proces zakłócić, stanowią potencjalne przeciwwskazanie. Tkanka kostna musi mieć czas i odpowiednie warunki, aby zintegrować się z powierzchnią implantu, tworząc stabilne i trwałe połączenie. Zaburzenia w tym procesie mogą prowadzić do utraty implantu, nawet jeśli sam zabieg przebiegł pomyślnie. Dlatego też, lekarze bardzo starannie oceniają stan zdrowia pacjenta przed podjęciem decyzji o implantacji.
Długoterminowe efekty leczenia implantologicznego zależą w dużej mierze od przestrzegania zaleceń pooperacyjnych przez pacjenta. Regularna i dokładna higiena jamy ustnej, unikanie palenia tytoniu oraz regularne wizyty kontrolne u stomatologa są kluczowe dla utrzymania implantu w dobrym stanie przez wiele lat. Niewłaściwa higiena może prowadzić do rozwoju zapalenia tkanek okołowszczepowych, które jest jednym z głównych powodów niepowodzenia implantacji w dłuższej perspektywie.
Pacjenci zmagający się z chorobami przyzębia, nawet po ich skutecznym leczeniu, wymagają szczególnej uwagi. Istnieje zwiększone ryzyko nawrotu choroby, która może negatywnie wpłynąć na tkanki otaczające implant. Dlatego też, w takich przypadkach, zaleca się częstsze wizyty kontrolne i profesjonalne zabiegi higienizacyjne. Ponadto, ciągła edukacja pacjenta w zakresie prawidłowej higieny jest absolutnie niezbędna.
W przypadku pacjentów po leczeniu onkologicznym, szczególnie radioterapii w obrębie głowy i szyi, należy zachować szczególną ostrożność. Promieniowanie może prowadzić do trwałych zmian w tkance kostnej i śluzówkach, co może utrudniać gojenie i zwiększać ryzyko infekcji. Decyzja o implantacji powinna być podejmowana po dokładnej konsultacji z lekarzem onkologiem i radioterapeutą, a często wymaga dodatkowych procedur przygotowawczych.
Podsumowując, kluczem do sukcesu w leczeniu implantologicznym jest holistyczne podejście do pacjenta. Obejmuje ono nie tylko ocenę stanu jamy ustnej, ale również ogólnego stanu zdrowia, stylu życia oraz psychiki pacjenta. Tylko w ten sposób można zapewnić bezpieczeństwo, zminimalizować ryzyko powikłań i cieszyć się trwałymi efektami leczenia.