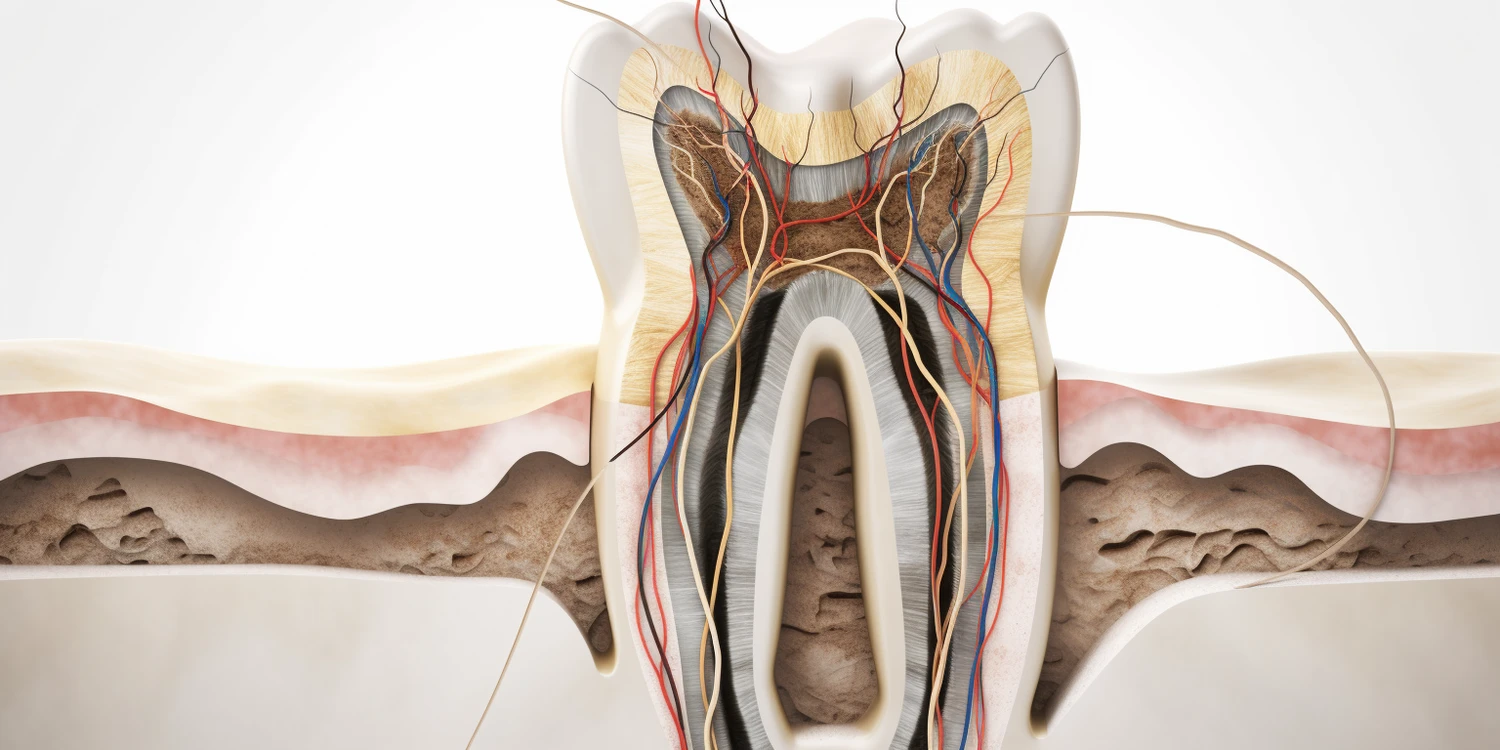
Leczenie kanałowe, znane również jako endodoncja, to kluczowy zabieg stomatologiczny mający na celu uratowanie zęba, który uległ głębokiemu uszkodzeniu miazgi – tkanki nerwowej i naczyniowej znajdującej się wewnątrz zęba. Często jest to ostatnia deska ratunku przed koniecznością ekstrakcji zęba. Proces ten wymaga precyzji, zaawansowanej wiedzy oraz specjalistycznego sprzętu, a jego celem jest usunięcie zainfekowanej lub martwej miazgi, dezynfekcja systemu korzeniowego i jego szczelne wypełnienie. Zaniedbanie stanu zapalnego miazgi może prowadzić do poważnych konsekwencji, w tym do powstawania ropni, utraty kości otaczającej ząb, a nawet do rozprzestrzenienia się infekcji na inne części organizmu. Dlatego zrozumienie, na czym polega leczenie kanałowe, jest kluczowe dla świadomej decyzji o podjęciu terapii i zachowaniu zdrowego uśmiechu na długie lata.
Główną przyczyną konieczności przeprowadzenia leczenia kanałowego jest infekcja bakteryjna, która dociera do miazgi zęba. Może się to zdarzyć na skutek głębokiej próchnicy, urazu mechanicznego (np. pęknięcia lub złamania zęba), wielokrotnych zabiegów stomatologicznych na tym samym zębie, a także z powodu wad zgryzu prowadzących do nadmiernego nacisku na konkretny ząb. Kiedy bakterie przedostaną się do wnętrza zęba, zaczynają niszczyć miazgę, powodując jej stan zapalny, a w konsekwencji obumarcie. Objawy mogą być zróżnicowane – od ostrego, pulsującego bólu, który nasila się w nocy lub pod wpływem ciepła, po wrażenie dyskomfortu, nadwrażliwość na zimno i gorąco, a czasem nawet brak jakichkolwiek dolegliwości, co jest szczególnie podstępne.
Współczesna endodoncja oferuje wysoki wskaźnik powodzenia, a dobrze przeprowadzone leczenie kanałowe pozwala na zachowanie zęba przez wiele lat, często do końca życia pacjenta. Kluczowe jest jednak terminowe zgłoszenie się do specjalisty i przeprowadzenie zabiegu zgodnie z najwyższymi standardami. Sam proces, choć może wydawać się skomplikowany, opiera się na kilku podstawowych etapach, które mają na celu kompleksowe oczyszczenie i zabezpieczenie systemu korzeniowego zęba. Zrozumienie tych etapów pozwala pacjentowi lepiej przygotować się do zabiegu i rozwiać ewentualne obawy związane z przebiegiem terapii.
Jakie są główne etapy leczenia kanałowego zęba pod mikroskopem
Pierwszym i fundamentalnym etapem leczenia kanałowego jest szczegółowa diagnostyka. Zanim lekarz przystąpi do właściwego zabiegu, konieczne jest dokładne ocenienie stanu zęba oraz otaczających go tkanek. Wykorzystuje się do tego celu zdjęcia rentgenowskie, które pozwalają uwidocznić kształt i długość korzeni, obecność zmian zapalnych w tkankach okołowierzchołkowych oraz stopień uszkodzenia kości. Często stosuje się również tomografię komputerową (CBCT), która dostarcza trójwymiarowy obraz zęba, umożliwiając jeszcze dokładniejszą analizę skomplikowanych przypadków, takich jak obecność dodatkowych kanałów, zakrzywienia korzeni czy perforacje. Na tym etapie lekarz określa również plan leczenia, dobiera odpowiednie narzędzia i materiały.
Kolejnym kluczowym krokiem jest izolacja zęba od środowiska jamy ustnej za pomocą koferdamu. Jest to cienka, gumowa płachta, która zakłada się na ząb, tworząc barierę. Koferdam zapobiega przedostawaniu się śliny, bakterii oraz resztek pokarmowych do pola zabiegowego, co jest niezbędne dla utrzymania sterylności. Jednocześnie chroni pacjenta przed przypadkowym połknięciem lub zachłyśnięciem się narzędziami endodontycznymi lub płynami używanymi do płukania kanałów. Zastosowanie koferdamu jest standardem w nowoczesnej endodoncji i znacząco podnosi bezpieczeństwo oraz skuteczność leczenia.
Następnie przystępuje się do opracowania mechanicznego i chemicznego systemu korzeniowego. Po uzyskaniu dostępu do komory zęba, lekarz lokalizuje ujścia kanałów korzeniowych. Za pomocą specjalistycznych narzędzi, najczęściej pilników endodontycznych (ręcznych lub maszynowych), usuwa się zainfekowaną lub martwą miazgę z wnętrza kanałów. Równocześnie kanały są płukane specjalnymi roztworami, takimi jak podchloryn sodu, który ma silne właściwości dezynfekujące i rozpuszczające tkanki organiczne. Płukanie jest powtarzane wielokrotnie, aby dokładnie oczyścić i zdezynfekować cały system kanałów. W tym etapie niezwykle pomocne jest użycie mikroskopu stomatologicznego, który pozwala na powiększenie pola zabiegowego i precyzyjne opracowanie nawet najwęższych i najbardziej zakrzywionych kanałów.
Jak prawidłowo wypełnić kanały korzeniowe po leczeniu zęba

Po mechanicznym i chemicznym opracowaniu kanałów korzeniowych następuje etap ich osuszenia. Jest to niezwykle ważny krok, ponieważ wilgoć w systemie korzeniowym może sprzyjać rozwojowi bakterii i prowadzić do niepowodzenia leczenia. Do osuszania kanałów używa się specjalnych, cienkich pilników papierowych, które mają zdolność wchłaniania płynów. Po dokładnym osuszeniu kanałów, lekarz przystępuje do ich wypełnienia. Celem tego etapu jest szczelne zamknięcie systemu korzeniowego, co zapobiega ponownemu przedostaniu się bakterii z jamy ustnej do wnętrza zęba.
Najczęściej stosowaną metodą wypełniania kanałów korzeniowych jest technika z użyciem gutaperki. Gutaperka to naturalny materiał pochodzenia roślinnego, który jest biokompatybilny i ma właściwości termoplastyczne, co oznacza, że można go łatwo formować pod wpływem ciepła. Materiał ten jest umieszczany w kanale korzeniowym w postaci tzw. ćwieków, które są dopasowane do kształtu i długości opracowanego kanału. W celu zapewnienia szczelności, gutaperka jest łączona z uszczelniaczem – pastą o właściwościach antybakteryjnych i adhezyjnych, która wypełnia wszelkie drobne przestrzenie między ćwiekami gutaperki a ściankami kanału.
Istnieje kilka technik aplikacji gutaperki, w tym technika pojedynczego ćwieka, technika tłokowa (warm vertical compaction) oraz technika termoplastyczna z użyciem specjalistycznych urządzeń. Wybór metody zależy od indywidualnych cech anatomicznych zęba oraz preferencji lekarza. Po wypełnieniu kanałów, nadmiar materiału jest usuwany, a komora zęba jest przygotowywana do dalszych etapów odbudowy. Kluczowe jest, aby wypełnienie było wykonane precyzyjnie i szczelnie na całej długości kanałów, aż do ich wierzchołków. Zdjęcia rentgenowskie wykonane po wypełnieniu pozwalają ocenić jakość obturacji systemu korzeniowego.
Ostatnim etapem leczenia kanałowego jest odbudowa korony zęba. Po wypełnieniu kanałów, ząb często jest osłabiony, dlatego wymaga odpowiedniego wzmocnienia i zabezpieczenia. W zależności od stopnia utraty tkanek twardych, odbudowa może polegać na założeniu wypełnienia kompozytowego, wkładu koronowo-korzeniowego (tzw. sztyftu) lub wykonaniu korony protetycznej. Wkład koronowo-korzeniowy, wykonany z włókna szklanego, metalu lub ceramiki, stabilizuje ząb i stanowi podstawę do zamocowania korony protetycznej, która przywraca pełną funkcjonalność i estetykę uzębienia. Wybór metody odbudowy zależy od rozległości zniszczenia zęba.
Kiedy leczenie kanałowe jest wskazane dla pacjenta
Głównym wskazaniem do przeprowadzenia leczenia kanałowego jest głębokie zapalenie lub martwica miazgi zęba. Może ono być spowodowane różnymi czynnikami, z których najczęstszym jest nieleczona lub zaawansowana próchnica. Kiedy próchnica dociera do miazgi, bakterie zaczynają ją niszczyć, prowadząc do stanu zapalnego. Objawy mogą być różne, od silnego bólu zęba, który nasila się pod wpływem ciepła lub w nocy, po nadwrażliwość na zimne i gorące bodźce. W niektórych przypadkach ząb może stać się ciemniejszy, co świadczy o obumarciu miazgi.
Uraz mechaniczny to kolejna częsta przyczyna konieczności leczenia kanałowego. Upadki, uderzenia lub wypadki komunikacyjne mogą prowadzić do pęknięcia, złamania lub zwichnięcia zęba. Nawet jeśli uszkodzenie nie jest widoczne na pierwszy rzut oka, mogło dojść do uszkodzenia miazgi zęba, co z czasem może skutkować jej obumarciem i rozwojem stanu zapalnego. W takich sytuacjach, zwłaszcza jeśli pacjent doświadcza bólu lub zauważa zmiany w wyglądzie zęba, leczenie kanałowe jest często niezbędne do jego uratowania.
Inne sytuacje, w których może być konieczne leczenie kanałowe, obejmują:
- Zmiany zapalne wokół wierzchołka korzenia zęba, widoczne na zdjęciach rentgenowskich, świadczące o infekcji bakteryjnej.
- Nawracające ropnie okołowierzchołkowe, które pojawiają się przy wierzchołku korzenia zęba i mogą powodować obrzęk dziąsła oraz ból.
- Przygotowanie zęba do protetycznego uzupełnienia, na przykład pod koronę protetyczną, jeśli miazga jest już osłabiona lub obumarła.
- Martwy ząb bez objawów bólowych, który jednak stanowi źródło przewlekłej infekcji w organizmie.
- Powikłania po wcześniejszych zabiegach stomatologicznych, takich jak np. długotrwałe szlifowanie zęba bez odpowiedniego zabezpieczenia miazgi.
Decyzja o konieczności leczenia kanałowego zawsze powinna być podjęta przez lekarza stomatologa na podstawie dokładnej diagnozy, uwzględniającej objawy kliniczne pacjenta oraz wyniki badań dodatkowych. Wczesne rozpoznanie problemu i podjęcie odpowiedniego leczenia zwiększa szansę na uratowanie zęba i uniknięcie bardziej skomplikowanych i kosztownych procedur w przyszłości.
Jakie są potencjalne ryzyka i powikłania leczenia kanałowego
Mimo wysokiej skuteczności, leczenie kanałowe, jak każdy zabieg medyczny, wiąże się z pewnym ryzykiem powikłań. Jednym z najczęstszych problemów jest niedostateczne oczyszczenie lub wypełnienie kanałów korzeniowych. Jeśli w systemie kanałowym pozostaną fragmenty zainfekowanej miazgi lub bakterie, może dojść do rozwoju stanu zapalnego, który objawia się bólem, obrzękiem lub powstaniem ropnia. Przyczyną tego może być skomplikowana anatomia korzeni, obecność dodatkowych, niewidocznych kanałów lub błąd w procedurze leczenia.
Kolejnym potencjalnym powikłaniem jest złamanie narzędzia endodontycznego (np. pilnika) podczas opracowywania kanału. Złamany fragment może utrudnić dalsze leczenie, a jego usunięcie bywa trudne lub niemożliwe. W takich sytuacjach lekarz musi podjąć decyzję, czy pozostawić fragment narzędzia w kanale, czy próbować go usunąć, co wiąże się z dodatkowym ryzykiem. Niektóre złamane narzędzia mogą jednak zostać szczelnie ominięte i wypełnione materiałem, nie wpływając negatywnie na długoterminowy sukces leczenia.
Inne możliwe powikłania obejmują:
- Perforacja kanału korzeniowego lub dna komory zęba, czyli nieumyślne przebicie ściany kanału lub dna komory zęba narzędziem. Może to prowadzić do wycieku materiału wypełniającego i rozwoju stanu zapalnego.
- Złamanie korzenia zęba, zwłaszcza w przypadku zębów osłabionych lub po przebytym leczeniu kanałowym, które nie zostało odpowiednio odbudowane.
- Niedopełnienie kanału korzeniowego materiałem, co tworzy przestrzeń dla rozwoju bakterii i może prowadzić do ponownej infekcji.
- Nadmierne wypełnienie kanału korzeniowego materiałem, który przedostaje się poza wierzchołek korzenia, co może podrażniać tkanki okołowierzchołkowe i prowadzić do stanu zapalnego.
- Reakcje alergiczne na materiały używane do wypełniania kanałów, choć są one rzadkie.
Ważne jest, aby pacjent po leczeniu kanałowym zgłaszał lekarzowi wszelkie niepokojące objawy, takie jak nasilający się ból, obrzęk, gorączka czy dyskomfort podczas nagryzania. Wczesne wykrycie i interwencja mogą zapobiec poważniejszym komplikacjom. Regularne kontrole stomatologiczne po leczeniu kanałowym są kluczowe dla monitorowania stanu zęba i zapewnienia jego długoterminowego zdrowia. W przypadku niepowodzenia pierwotnego leczenia, możliwe jest przeprowadzenie ponownego leczenia kanałowego (re-endo) lub zabiegu resekcji wierzchołka korzenia.
Jakie są długoterminowe perspektywy po leczeniu kanałowym zęba
Po pomyślnym zakończeniu leczenia kanałowego, ząb może służyć pacjentowi przez wiele lat, a nawet całe życie. Kluczem do długoterminowego sukcesu jest nie tylko prawidłowo przeprowadzone leczenie endodontyczne, ale również odpowiednia odbudowa zęba i właściwa higiena jamy ustnej. Ząb leczony kanałowo staje się bardziej kruchy i podatny na złamania, ponieważ utracił żywy rdzeń miazgi, który dostarczał mu nawilżenia i elastyczności. Dlatego tak ważne jest, aby po leczeniu kanałowym odbudować go w sposób, który zapewni mu odpowiednią wytrzymałość i ochronę.
Odbudowa zęba po leczeniu kanałowym zazwyczaj polega na założeniu wypełnienia lub korony protetycznej. W przypadku znacznych ubytków tkanki twardej, często stosuje się wkłady koronowo-korzeniowe, które wzmacniają strukturę zęba i stanowią solidną podstawę dla korony. Korona protetyczna, wykonana z ceramiki lub innych materiałów, przywraca zębowi jego pierwotny kształt, funkcję i estetykę, jednocześnie chroniąc go przed dalszymi uszkodzeniami. Wybór metody odbudowy zależy od stopnia zniszczenia zęba i jego lokalizacji w jamie ustnej.
Regularna i staranna higiena jamy ustnej jest absolutnie niezbędna dla utrzymania zdrowia zęba po leczeniu kanałowym. Oznacza to codzienne szczotkowanie zębów odpowiednią pastą, nitkowanie przestrzeni międzyzębowych oraz stosowanie płynów do płukania jamy ustnej, jeśli jest to zalecane przez dentystę. Należy unikać nadmiernego obciążania leczonego zęba, na przykład przez gryzienie twardych pokarmów. Ważne są również regularne wizyty kontrolne u stomatologa, który będzie monitorował stan zęba i jego otoczenia, a także oceniał jakość odbudowy protetycznej.
Warto pamiętać, że ząb leczony kanałowo, mimo że jest martwy, nadal może ulec próchnicy. Ponieważ nie odczuwa bólu, próchnica może rozwijać się niezauważenie, prowadząc do głębszych uszkodzeń. Dlatego tak ważne jest, aby zwracać uwagę na wszelkie zmiany w wyglądzie zęba, takie jak przebarwienia czy naloty, i niezwłocznie zgłaszać je stomatologowi. Długoterminowe prognozy po leczeniu kanałowym są zazwyczaj bardzo dobre, pod warunkiem odpowiedniej opieki i troski o ząb. W przypadku wystąpienia powikłań lub niepowodzenia pierwotnego leczenia, istnieją możliwości ponownego leczenia kanałowego lub zabiegów chirurgicznych, które mogą pozwolić na dalsze zachowanie zęba.
„`