Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć często są uznawane za jedynie defekt kosmetyczny, warto zrozumieć ich naturę, przyczyny powstawania oraz sposoby radzenia sobie z nimi. Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus), który należy do grupy wirusów DNA. Istnieje ponad sto typów tego wirusa, a niektóre z nich są bardziej skłonne do wywoływania brodawek niż inne. Wirus ten przenosi się drogą kontaktową, zarówno bezpośredniego kontaktu skóra na skórę, jak i poprzez pośrednie dotykanie zakażonych przedmiotów czy powierzchni. Szczególnie sprzyjające warunki do infekcji stwarzają miejsca wilgotne i ciepłe, takie jak baseny, sauny, szatnie czy siłownie.
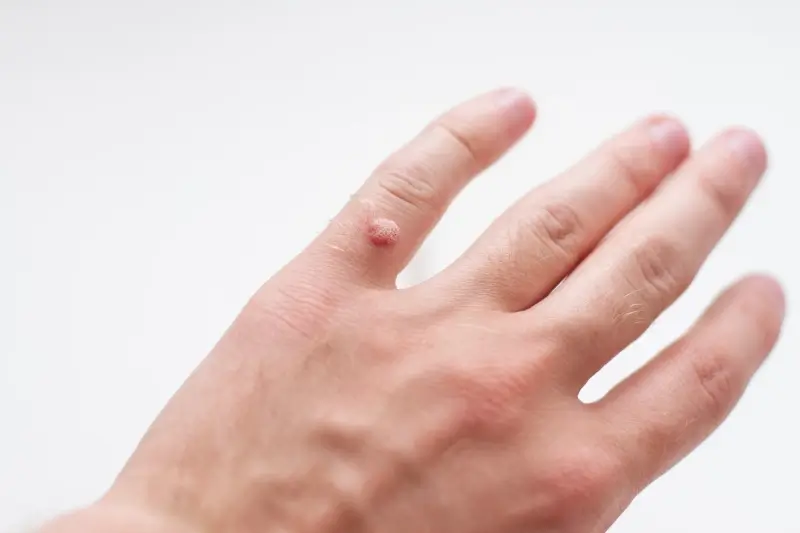
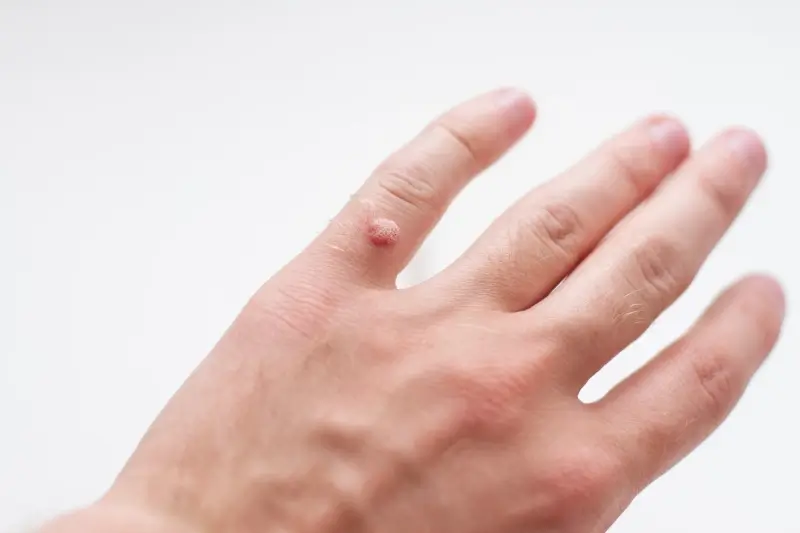
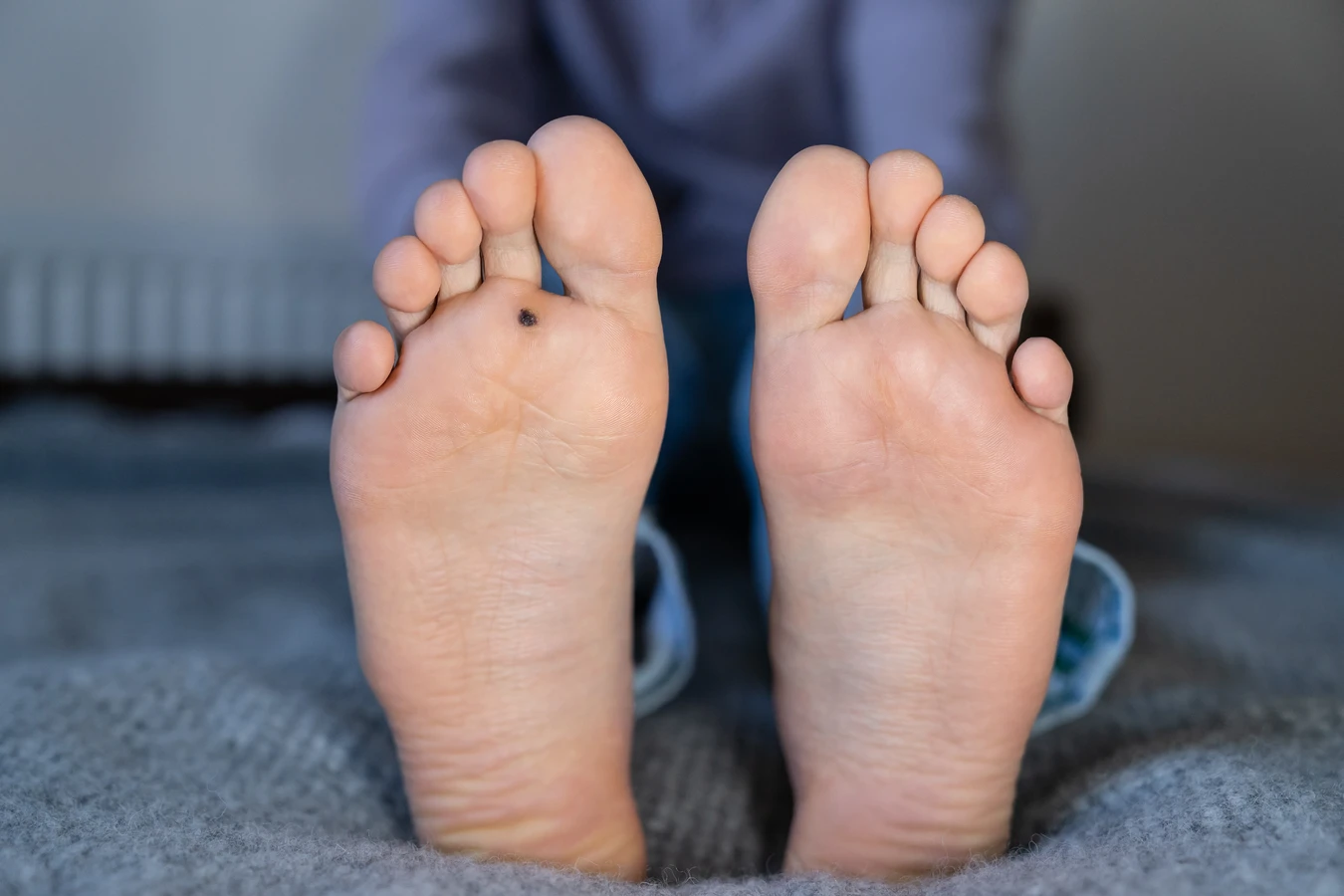
Rozpoznanie kurzajek zazwyczaj nie stanowi dużego problemu. Charakteryzują się one nierówną, szorstką powierzchnią, często przypominającą kalafior. Mogą mieć kolor od cielistego, przez szary, aż po ciemnobrązowy. W zależności od lokalizacji i typu wirusa HPV, kurzajki mogą przybierać różne formy. Najczęściej spotykane są brodawki zwykłe, pojawiające się na dłoniach i palcach, ale także na stopach (tzw. brodawki podeszwowe). Brodawki podeszwowe, ze względu na nacisk podczas chodzenia, często wrastają w głąb skóry, powodując ból i dyskomfort. Inne typy to brodawki płaskie, które są gładkie i nieco uniesione nad powierzchnię skóry, zazwyczaj występujące na twarzy, rękach i nogach, oraz brodawki nitkowate, które mają wydłużony kształt i często pojawiają się na szyi i powiekach.
Należy pamiętać, że kurzajki są zaraźliwe, co oznacza, że mogą rozprzestrzeniać się na inne części ciała tej samej osoby (autoinokulacja) lub przenosić się na inne osoby. Drapanie, skubanie lub usuwanie zmian skórnych może prowadzić do dalszego rozprzestrzeniania się wirusa. Dlatego tak ważne jest, aby unikać manipulowania przy kurzajkach i w przypadku wątpliwości skonsultować się z lekarzem. Wczesne rozpoznanie i właściwe postępowanie mogą zapobiec rozwojowi zmian i ułatwić ich leczenie.
Główne przyczyny pojawienia się kurzajek na skórze człowieka
Centralnym elementem w powstawaniu kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Jak wspomniano, wirus ten jest niezwykle powszechny i istnieje w wielu odmianach, które predysponują do rozwoju różnych typów brodawek. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być różny – od kilku tygodni do nawet kilku miesięcy. Wirus HPV najczęściej wnika do organizmu przez drobne skaleczenia, zadrapania lub otarcia naskórka. Dlatego też osoby z suchą, popękaną skórą lub cierpiące na schorzenia takie jak atopowe zapalenie skóry są bardziej podatne na infekcję.
Czynniki sprzyjające zakażeniu HPV obejmują przede wszystkim obniżoną odporność organizmu. Układ immunologiczny odgrywa kluczową rolę w walce z wirusami, w tym HPV. Gdy jego funkcjonowanie jest osłabione, wirus ma większe szanse na namnażanie się i wywołanie zmian skórnych. Do obniżenia odporności może dojść z różnych powodów: przewlekłego stresu, niedoboru snu, nieprawidłowej diety, chorób przewlekłych, przyjmowania niektórych leków (np. immunosupresyjnych po przeszczepach) lub w przebiegu infekcji takich jak grypa czy przeziębienie. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są często bardziej podatne na zakażenia HPV i rozwój kurzajek.
Środowisko ma również niebagatelne znaczenie. Miejsca publiczne o dużej wilgotności i temperaturze, takie jak wspomniane baseny, sauny, siłownie, a także wspólne prysznice czy przebieralnie, stanowią idealne siedlisko dla wirusa HPV. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Ponadto, dzielenie się przedmiotami osobistymi, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp, może również przyczynić się do rozprzestrzeniania infekcji. Należy również pamiętać o możliwości zakażenia poprzez kontakt z zakażonymi zwierzętami, choć jest to znacznie rzadszy sposób przenoszenia.
W jaki sposób przenosi się wirus brodawczaka ludzkiego odpowiedzialny za kurzajki

Istotnym sposobem przenoszenia jest również kontakt pośredni. Wirus HPV może przetrwać przez pewien czas na powierzchniach i przedmiotach, z którymi kontaktowała się osoba zakażona. Do takich miejsc należą między innymi: podłogi w wilgotnych pomieszczeniach (baseny, sauny, szatnie), wspólne ręczniki, dywaniki łazienkowe, a nawet klamki czy poręcze. W przypadku brodawek na stopach, zwanych brodawkami podeszwowymi, szczególnym zagrożeniem jest chodzenie boso po publicznych, wilgotnych podłogach. Należy podkreślić, że wirus HPV jest dość odporny na wysuszenie, co pozwala mu przetrwać poza organizmem żywiciela.
Autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest kolejnym istotnym mechanizmem rozprzestrzeniania się kurzajek. Dzieje się tak zazwyczaj poprzez dotykanie istniejącej zmiany skórnej, a następnie dotykanie innej części ciała. Na przykład, drapanie kurzajki na dłoni i przeniesienie jej fragmentu na twarz może skutkować pojawieniem się nowych brodawek w tym miejscu. Podobnie, uszkadzanie istniejących kurzajek podczas prób ich samodzielnego usuwania (np. poprzez wycinanie czy zdrapywanie) może prowadzić do rozsiewu wirusa i powstawania kolejnych zmian.
Gdzie najczęściej pojawiają się kurzajki u dorosłych i dzieci
Kurzajki mogą lokalizować się praktycznie na każdej części ciała, jednak pewne obszary są bardziej predysponowane do ich występowania. U dzieci i dorosłych najczęściej obserwuje się je na miejscach, które są najbardziej narażone na kontakt z wirusem HPV lub są najbardziej podatne na drobne urazy. Do najczęstszych lokalizacji należą dłonie i palce. Na dłoniach zazwyczaj pojawiają się brodawki zwykłe, o charakterystycznej, szorstkiej powierzchni. Często występują one w skupiskach, tworząc wrażenie „wysypki”.
Kolejnym bardzo częstym miejscem są stopy, gdzie rozwijają się tzw. brodawki podeszwowe. Ze względu na nacisk podczas chodzenia, brodawki te często wrastają w głąb skóry, co może być przyczyną bólu i dyskomfortu podczas stania lub chodzenia. Mogą one mieć również charakterystyczne czarne punkciki, będące wynikiem zakrzepłych naczyń krwionośnych. Brodawki podeszwowe mogą być mylone z odciskami, jednak różnią się od nich strukturą powierzchni i często obecnością drobnych, czarnych kropek.
Inne często spotykane lokalizacje to łokcie i kolana, zwłaszcza u dzieci, które często się na nich opierają podczas zabawy. Na twarzy kurzajki mogą przybierać formę brodawek płaskich, które są gładkie i lekko uniesione. W przypadku brodawek nitkowatych, mogą one pojawiać się na szyi, powiekach czy w okolicach ust. Należy pamiętać, że brodawki w okolicy narządów płciowych wywoływane są przez inne typy wirusa HPV i wymagają odrębnego leczenia oraz diagnostyki.
Jakie są główne rodzaje kurzajek i ich charakterystyczne cechy
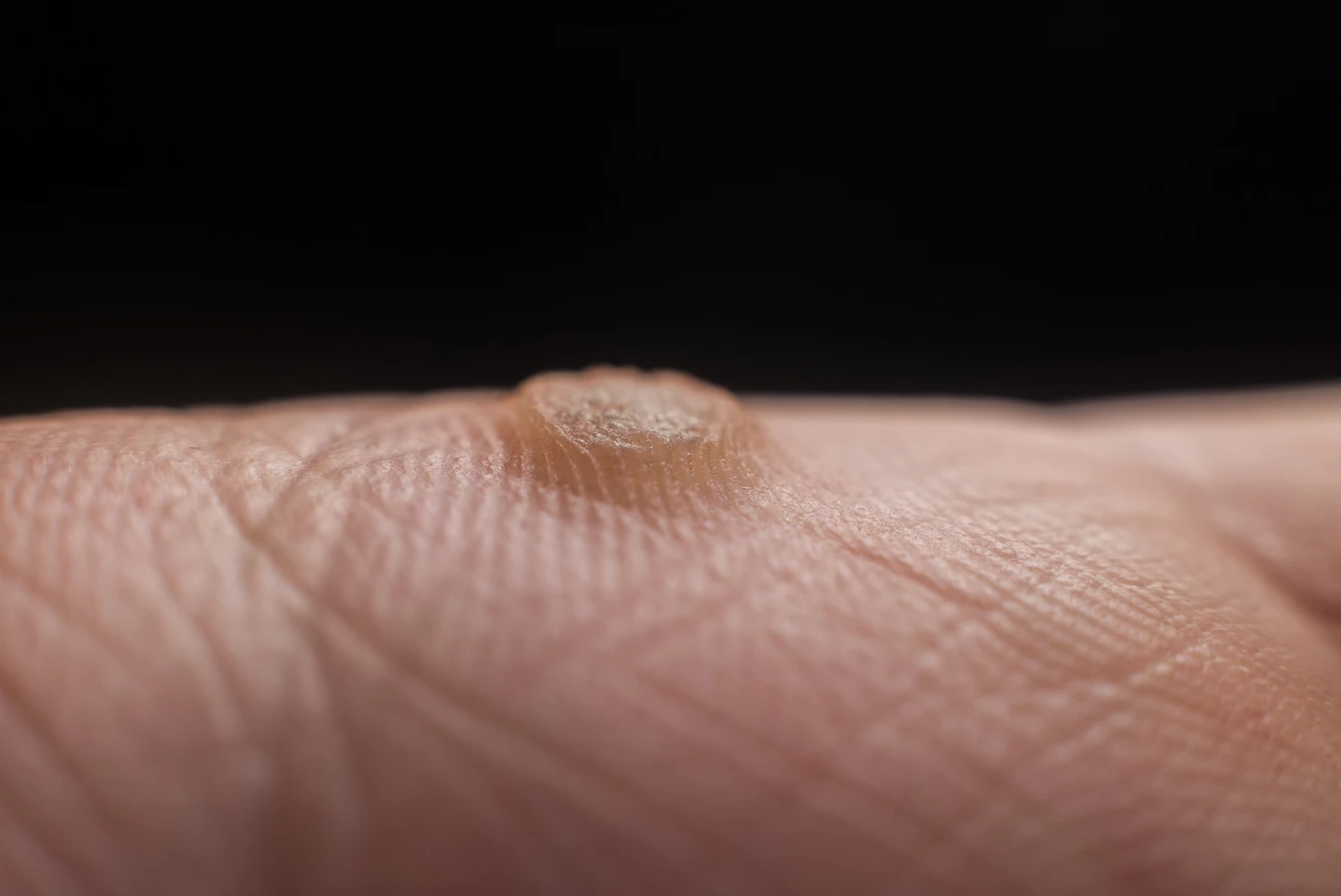
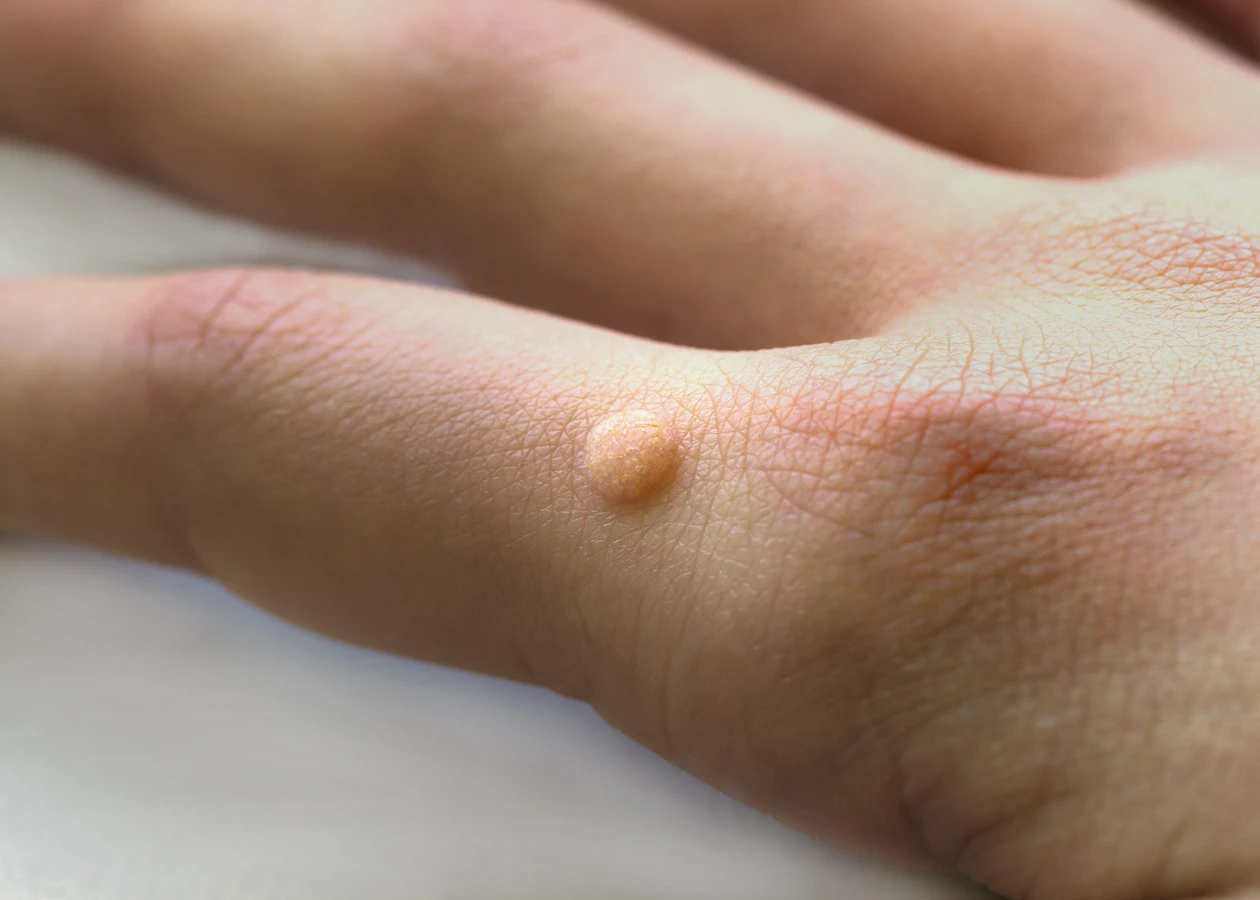
Istnieje wiele typów kurzajek, a ich wygląd i lokalizacja zależą od konkretnego szczepu wirusa HPV, który wywołał infekcję. Zrozumienie różnic między nimi jest kluczowe dla prawidłowego rozpoznania i doboru odpowiedniej metody leczenia. Najczęściej spotykanym rodzajem są brodawki zwykłe (verruca vulgaris). Pojawiają się one zazwyczaj na grzbietach dłoni, palcach, łokciach i kolanach. Charakteryzują się szorstką, nierówną powierzchnią przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach. Kolor brodawek zwykłych waha się od cielistego do brązowego.
Brodawki podeszwowe (verruca plantaris) to kolejny powszechny typ, który lokalizuje się na podeszwach stóp. Nacisk podczas chodzenia powoduje, że wrastają one w głąb skóry, często stając się bolesne. Ich powierzchnia może być pokryta zrogowaciałym naskórkiem, a widoczne czarne punkciki są wynikiem krwawienia z drobnych naczyń krwionośnych. Brodawki podeszwowe często tworzą mozaikę, czyli skupisko wielu małych brodawek zrastających się ze sobą.
Kolejną grupę stanowią brodawki płaskie (verruca plana). Są one zazwyczaj mniejsze i bardziej gładkie niż brodawki zwykłe, lekko uniesione nad powierzchnię skóry. Najczęściej występują na twarzy, szyi, rękach i nogach. Mogą mieć kolor cielisty, żółtawy lub brązowy. Ze względu na swoją gładką powierzchnię, bywają trudniejsze do odróżnienia od innych zmian skórnych.
Wreszcie, wyróżniamy brodawki nitkowate (verruca filiformis). Mają one wydłużony, nitkowaty kształt i zazwyczaj pojawiają się na szyi, powiekach, w okolicach nosa i ust. Są one często pojedyncze i mogą być łatwo uszkadzane przez tarcie odzieży lub podczas golenia.
Jakie są dostępne metody leczenia kurzajek i kiedy warto udać się do lekarza
Leczenie kurzajek zależy od ich wielkości, lokalizacji, liczby oraz indywidualnej reakcji pacjenta. Istnieje wiele metod terapeutycznych, które można zastosować, zarówno w warunkach domowych, jak i pod nadzorem lekarza. Wiele przypadków kurzajek ustępuje samoistnie w ciągu kilku miesięcy lub lat, ponieważ układ odpornościowy w końcu rozpoznaje i zwalcza wirusa HPV. Jednak ze względu na ich zaraźliwość i potencjalny dyskomfort, wiele osób decyduje się na aktywne leczenie.
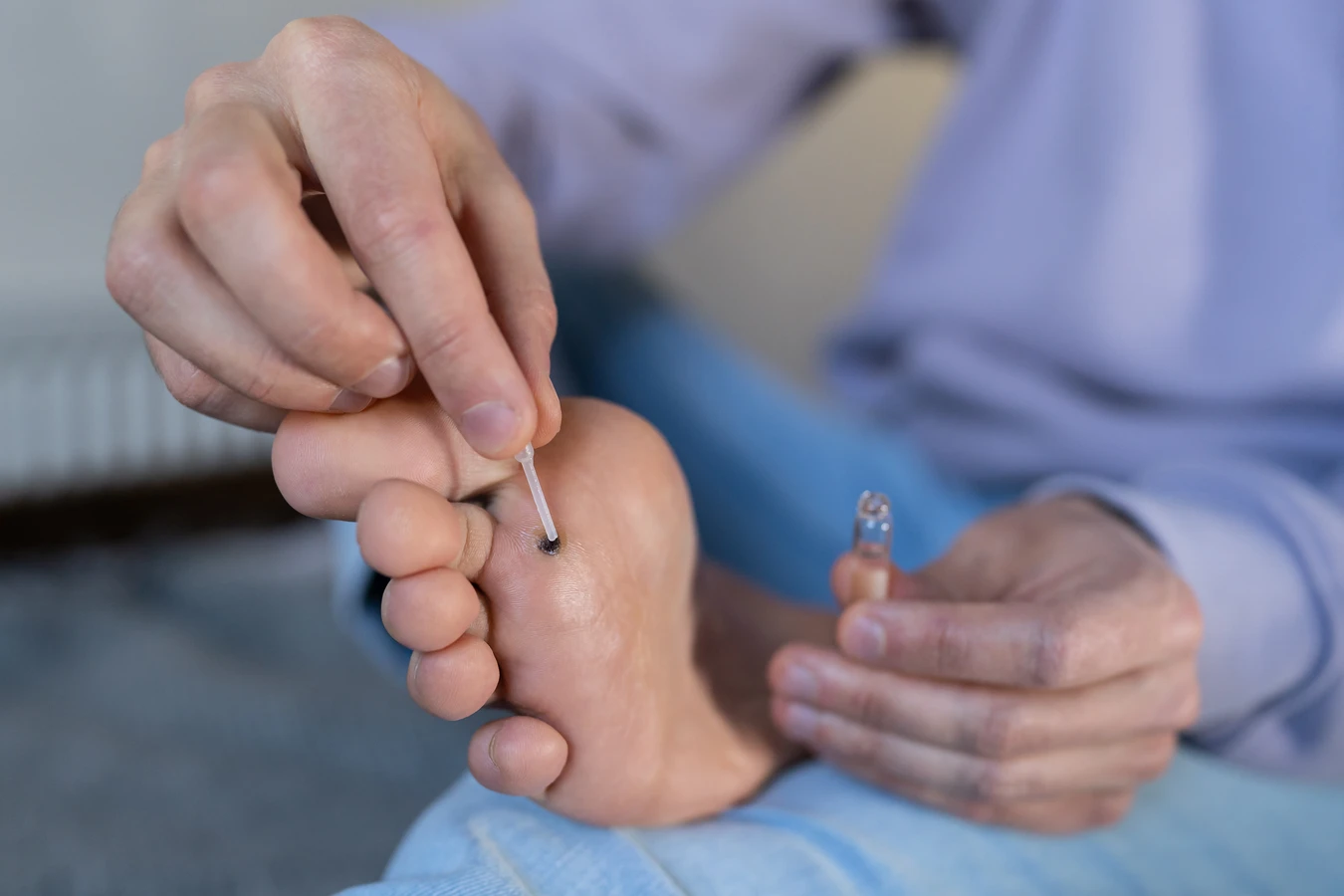
Domowe sposoby leczenia często obejmują preparaty dostępne bez recepty, takie jak płyny lub plastry zawierające kwas salicylowy lub mocznik. Kwas salicylowy działa keratolitycznie, zmiękczając i złuszczając zrogowaciały naskórek, co stopniowo usuwa kurzajkę. Mocznik również pomaga zmiękczyć skórę i ułatwia penetrację innych substancji aktywnych. Warto pamiętać, że stosowanie tych preparatów wymaga regularności i cierpliwości, a efektów można spodziewać się po kilku tygodniach stosowania.
W przypadku trudniejszych przypadków lub gdy domowe metody zawodzą, lekarz może zalecić bardziej zaawansowane formy terapii. Należą do nich:
- Krioterapia: Polega na zamrażaniu kurzajki ciekłym azotem, co powoduje zniszczenie zainfekowanych komórek. Zwykle wymaga kilku sesji.
- Elektrokoagulacja: Zabieg polegający na wypalaniu kurzajki prądem elektrycznym.
- Laseroterapia: Wykorzystanie wiązki lasera do usunięcia brodawki.
- Leczenie miejscowe silniejszymi preparatami: Lekarz może przepisać maści lub kremy zawierające np. podofilotoksynę lub imikwimod, które stymulują odpowiedź immunologiczną organizmu lub mają działanie przeciwwirusowe.
- Chirurgiczne wycięcie: W rzadkich przypadkach, gdy inne metody są nieskuteczne, kurzajkę można usunąć chirurgicznie.
Do lekarza należy zgłosić się, gdy kurzajki są liczne, szybko się rozprzestrzeniają, są bolesne, krwawią, zmieniają wygląd, znajdują się w miejscach wrażliwych (np. na twarzy, w okolicy narządów płciowych) lub gdy podejrzewamy, że mogą być objawem innej choroby. Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, cukrzycą lub problemami z krążeniem.
Jakie są sposoby zapobiegania nawrotom kurzajek i profilaktyka
Choć całkowite wyeliminowanie ryzyka zakażenia wirusem HPV i pojawienia się kurzajek może być trudne, istnieją skuteczne metody zapobiegania ich nawrotom i profilaktyki. Kluczowe jest dbanie o higienę osobistą i unikanie sytuacji sprzyjających transmisji wirusa. Podstawą jest unikanie kontaktu bezpośredniego z istniejącymi zmianami skórnymi, zarówno u siebie, jak i u innych osób. Jeśli sami mamy kurzajki, należy unikać ich drapania, skubania czy prób samodzielnego usuwania, ponieważ może to prowadzić do ich rozsiewu na inne części ciała lub zakażenia innych osób.
Szczególną uwagę należy zwrócić na miejsca publiczne, które są potencjalnymi ogniskami wirusa. W miejscach takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice zawsze należy nosić klapki lub inne obuwie ochronne. Pozwala to zminimalizować ryzyko kontaktu stóp z zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc, zaleca się dokładne umycie i osuszenie stóp. Ważne jest również, aby nie dzielić się ręcznikami, obuwiem ani innymi przedmiotami osobistego użytku, które mogły mieć kontakt z potencjalnie zakażonymi powierzchniami.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Silny organizm jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym HPV. Aby wzmocnić odporność, należy dbać o zdrową, zbilansowaną dietę bogatą w witaminy i minerały, unikać przewlekłego stresu, zapewnić sobie odpowiednią ilość snu i regularnie podejmować aktywność fizyczną. W okresach zwiększonego ryzyka zachorowań (np. jesienią i zimą) można rozważyć suplementację witaminy D i C.
Warto również pamiętać o odpowiedniej pielęgnacji skóry. Nawilżona i zdrowa skóra jest mniej podatna na drobne urazy i uszkodzenia, które mogą stanowić drogę wejścia dla wirusa HPV. Regularne stosowanie kremów nawilżających, zwłaszcza po umyciu rąk lub po kąpieli, może pomóc utrzymać skórę w dobrej kondycji. W przypadku osób, które często doświadczają pękania skóry, warto skonsultować się z dermatologiem w celu dobrania odpowiednich preparatów pielęgnacyjnych.