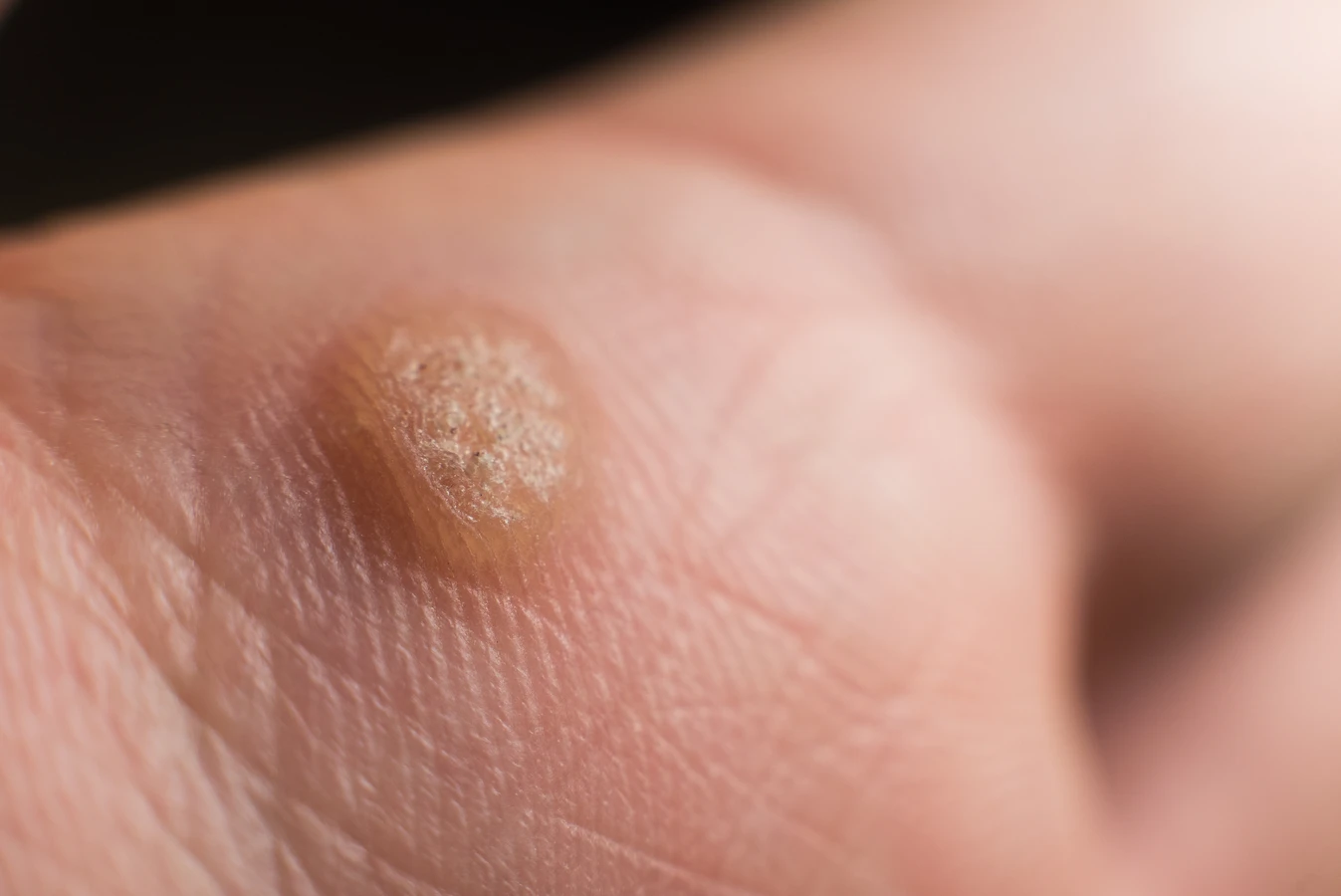
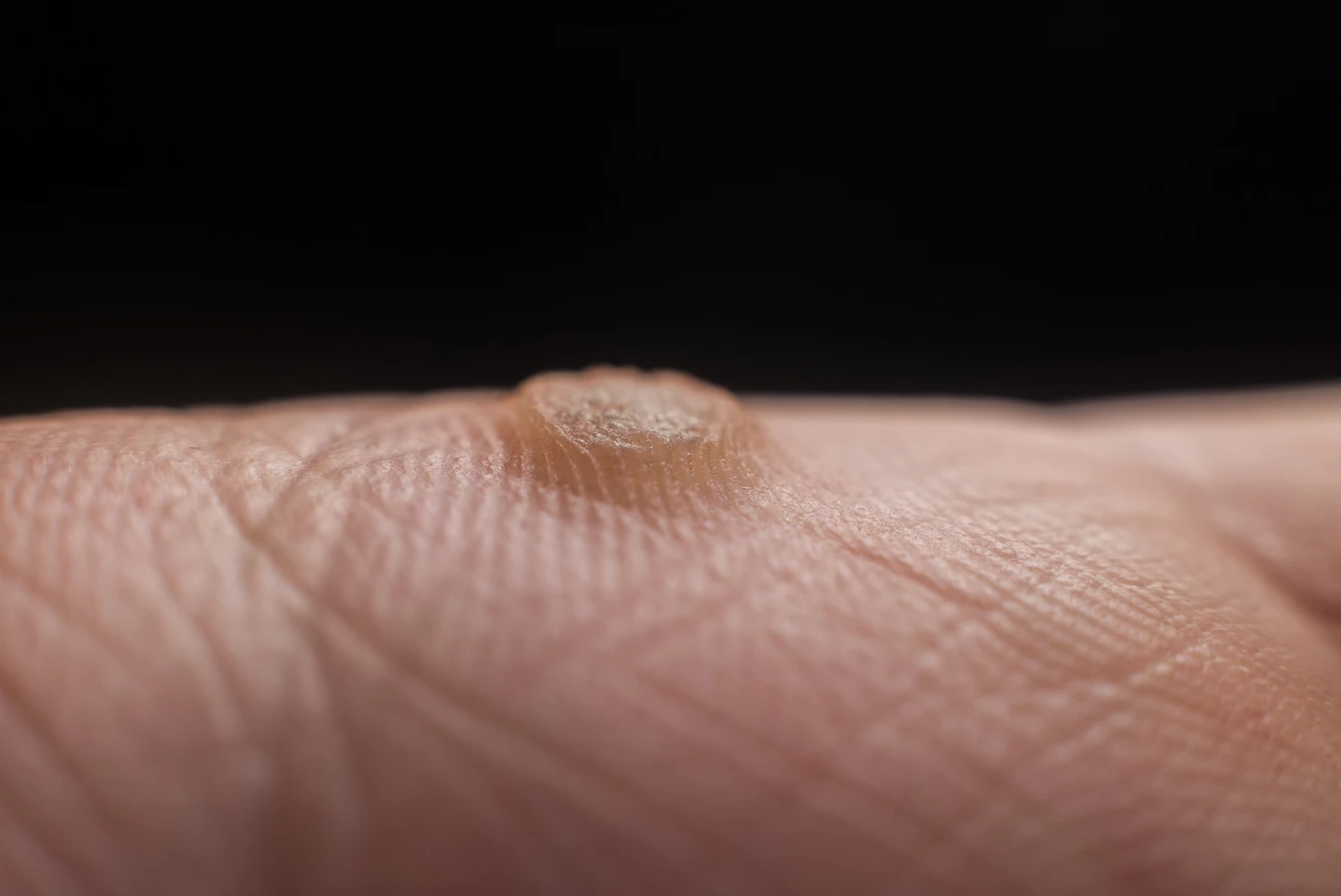
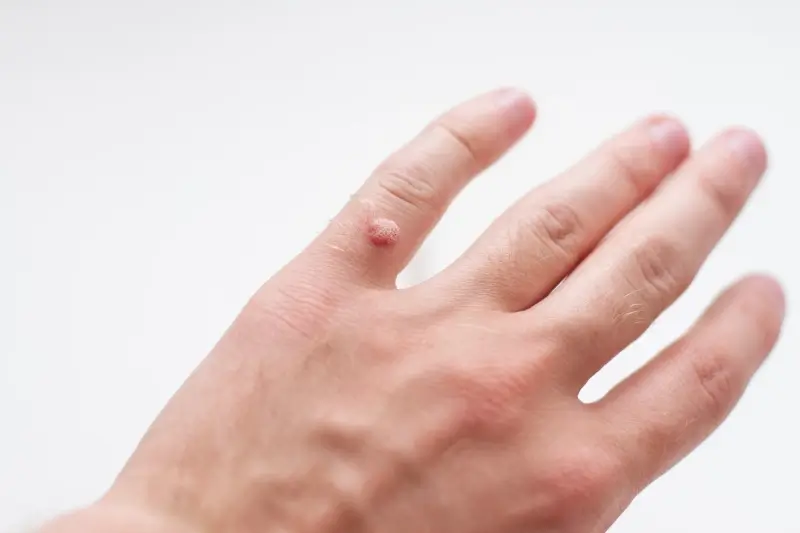
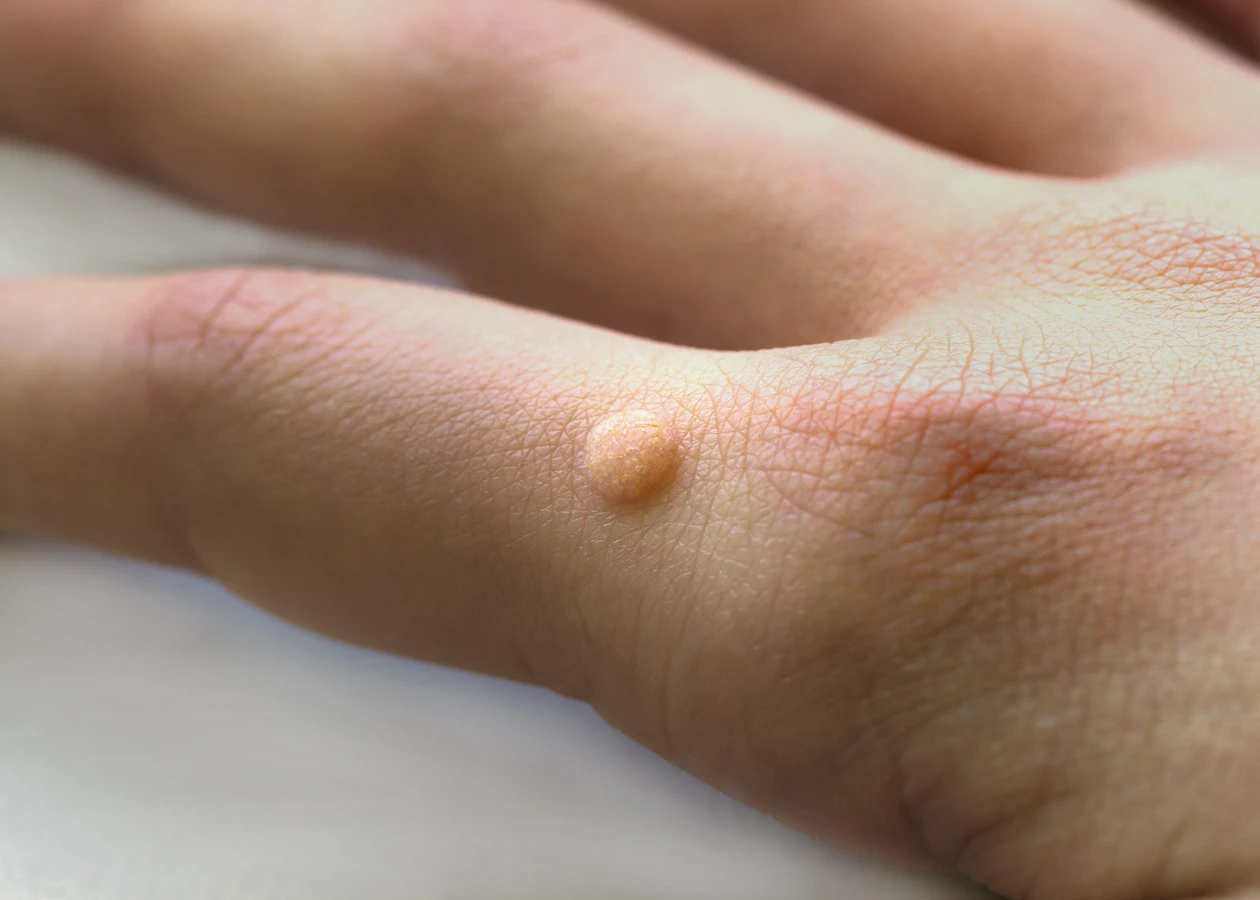
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się na różnych częściach ciała. Ich powstawanie jest ściśle związane z infekcją wirusową, a dokładniej z wirusami brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Istnieje ponad sto typów wirusa HPV, a wiele z nich jest odpowiedzialnych za rozwój kurzajek. Warto zaznaczyć, że nie wszystkie typy HPV wywołują brodawki; niektóre mogą prowadzić do poważniejszych schorzeń, jak na przykład nowotwory. Jednak te, które manifestują się jako kurzajki, są zazwyczaj spowodowane przez typy wirusa o niskim potencjale onkogennym.
Wirus HPV jest niezwykle rozpowszechniony w środowisku. Można go znaleźć na powierzchniach, z którymi mamy codzienny kontakt, takich jak klamki, poręcze, podłogi w miejscach publicznych (szczególnie wilgotnych, jak baseny czy szatnie) czy nawet ręczniki. Infekcja następuje zazwyczaj poprzez bezpośredni kontakt z zakażoną skórą lub pośrednio, poprzez kontakt z przedmiotami zanieczyszczonymi wirusem. Kluczowym czynnikiem sprzyjającym zakażeniu jest uszkodzona skóra – nawet mikroskopijne zadrapania, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa do wniknięcia do organizmu i zainfekowania komórek naskórka. W miejscu infekcji wirus namnaża się, powodując niekontrolowany rozrost komórek, co objawia się jako widoczna brodawka.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajek, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy, a czasem nawet dłużej. To sprawia, że często trudno jest jednoznacznie ustalić, gdzie i kiedy doszło do zakażenia. System odpornościowy każdego człowieka reaguje inaczej na wirusa. U niektórych osób infekcja może przebiegać bezobjawowo, ponieważ organizm skutecznie radzi sobie z wirusem, nie dopuszczając do rozwoju brodawek. U innych, szczególnie u osób z osłabioną odpornością (na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy wieku), wirus może łatwiej namnażać się i powodować powstawanie licznych i trudnych do usunięcia kurzajek.
Główne przyczyny powstawania kurzajek u dorosłych i dzieci
Główną i niezmienną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wszechobecny wirus przenosi się poprzez bezpośredni kontakt z zakażoną skórą lub przez pośrednie dotknięcie przedmiotów, które miały kontakt z wirusem. Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest uszkodzona – nawet najmniejsze skaleczenie, otarcie czy pęknięcie naskórka stanowi idealną okazję dla wirusa do przedostania się do organizmu. Po wniknięciu do komórek skóry, HPV powoduje ich nieprawidłowy, przyspieszony wzrost, co manifestuje się jako charakterystyczna, naroślna zmiana skórna, czyli właśnie kurzajka. Różnorodność typów wirusa HPV sprawia, że możemy mieć do czynienia z różnymi rodzajami brodawek, umiejscowionymi w różnych miejscach ciała.
U dorosłych, podobnie jak u dzieci, mechanizm powstawania kurzajek jest ten sam. Jednak pewne czynniki mogą zwiększać ryzyko zakażenia lub sprzyjać rozwojowi istniejących zmian. Należą do nich przede wszystkim obniżona odporność organizmu. Osoby zmagające się z chorobami przewlekłymi, przyjmujące leki immunosupresyjne (np. po przeszczepach narządów), cierpiące na choroby autoimmunologiczne, a także osoby starsze lub zmagające się ze stresem, mogą być bardziej podatne na infekcję HPV i trudniej radzić sobie z wirusem. Dodatkowo, częste mikrourazy skóry, na przykład u osób wykonujących prace fizyczne, sportowców czy osób noszących niewygodne obuwie, sprzyjają infekcjom. Wilgotne i ciepłe środowisko, jak na przykład na basenach, pod prysznicami w siłowniach czy w tradycyjnych saunach, również sprzyja przetrwaniu i przenoszeniu wirusa.
Dzieci, ze względu na często jeszcze nie w pełni wykształcony układ odpornościowy, są szczególnie narażone na zakażenie wirusem HPV. Ich skóra jest delikatniejsza, a tendencja do drapania i zadrapywania się, zwłaszcza podczas zabawy, ułatwia wirusowi wniknięcie. Kontakt z rówieśnikami w przedszkolach czy szkołach, wspólne korzystanie z zabawek, a także zabawy w piaskownicach czy na placach zabaw, mogą być drogą transmisji wirusa. Często dzieci przenoszą wirusa z jednej części ciała na inną, dotykając istniejącej kurzajki, a następnie drapiąc się w innym miejscu. Z tego powodu, zwłaszcza u dzieci, ważne jest edukowanie o higienie i zachęcanie do unikania dotykania istniejących zmian.
Czynniki ryzyka sprzyjające pojawianiu się kurzajek
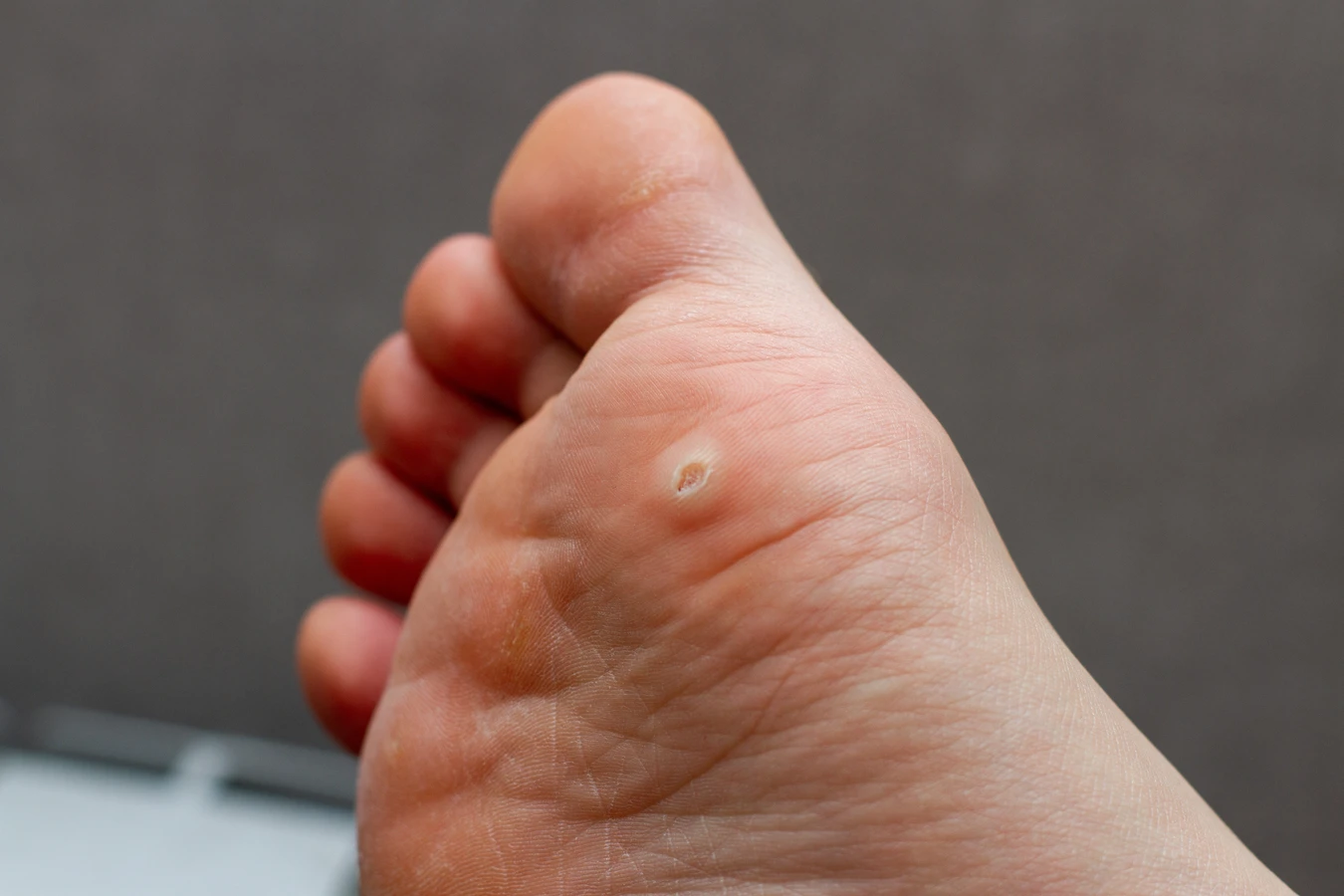
Do czynników osłabiających odporność należą między innymi: choroby przewlekłe (takie jak cukrzyca, choroby nerek, HIV/AIDS), przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów, w leczeniu chorób autoimmunologicznych), długotrwały stres, niedobory żywieniowe, brak wystarczającej ilości snu, a także nadmierne zmęczenie. W takich sytuacjach organizm ma mniejsze zasoby do walki z infekcjami, co czyni go bardziej podatnym na wirusy takie jak HPV. Szczególną grupą ryzyka są dzieci, których układ odpornościowy wciąż się rozwija, oraz osoby starsze, u których naturalnie dochodzi do pewnego osłabienia funkcji immunologicznych.
Kolejnym istotnym czynnikiem ryzyka jest stan skóry. Wirus HPV najłatwiej wnika do organizmu przez uszkodzony naskórek. Nawet najmniejsze skaleczenia, zadrapania, otarcia, pęknięcia czy odciski mogą stanowić „wejście” dla wirusa. Dlatego osoby, które często doświadczają mikrourazów skóry, na przykład sportowcy, osoby wykonujące prace fizyczne, a także ci, którzy mają tendencję do obgryzania paznokci lub skórek wokół nich (co prowadzi do powstawania drobnych ran), są bardziej narażone na zakażenie. Również choroby skóry, takie jak egzema czy łuszczyca, które prowadzą do naruszenia bariery ochronnej naskórka, mogą zwiększać podatność na kurzajki.
Środowisko, w którym przebywamy, odgrywa również kluczową rolę. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie, szatnie, a także wspólne prysznice, są idealnym siedliskiem dla wirusa HPV. Na tych powierzchniach wirus może przetrwać przez dłuższy czas, czekając na dogodny moment do zakażenia. Noszenie nieodpowiedniego obuwia, zwłaszcza takiego, które powoduje otarcia i ucisk, może sprzyjać powstawaniu kurzajek na stopach. Dzielenie się osobistymi przedmiotami, takimi jak ręczniki, klapki czy przybory do pielęgnacji stóp, również zwiększa ryzyko przeniesienia wirusa.
Jak wirus brodawczaka ludzkiego wywołuje powstawanie kurzajek
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą powstawania kurzajek, zwanych również brodawkami. Jest to grupa wirusów o różnym stopniu patogenności, a konkretne typy HPV odpowiedzialne za kurzajki atakują komórki nabłonka skóry i błon śluzowych. Proces infekcji rozpoczyna się od kontaktu skóry z wirusem. HPV jest niezwykle rozpowszechniony w środowisku i może przetrwać na różnych powierzchniach, takich jak podłogi w miejscach publicznych (szczególnie wilgotnych, jak baseny, szatnie), poręcze, klamki czy ręczniki. Kluczowym momentem dla zakażenia jest obecność uszkodzeń naskórka – nawet mikroskopijne skaleczenia, otarcia, pęknięcia czy zadrapania stanowią doskonałą „bramę” dla wirusa do wniknięcia do organizmu.
Gdy wirus HPV przedostanie się do komórek nabłonka poprzez uszkodzony naskórek, zaczyna się jego namnażanie. Wirus infekuje komórki warstwy podstawnej naskórka, które są odpowiedzialne za jego odnowę. Następnie, w procesie różnicowania się komórek naskórka, które migrują ku powierzchni, wirus wykorzystuje ich mechanizmy do dalszej replikacji. W efekcie dochodzi do nieprawidłowego i przyspieszonego podziału komórek w zainfekowanym obszarze. To właśnie ten nadmierny rozrost komórkowy objawia się jako widoczna, często szorstka w dotyku zmiana na skórze – czyli kurzajka. Wirus HPV może pozostawać w organizmie w stanie utajonym przez długi czas, a jego aktywność i widoczność zmian skórnych zależy w dużej mierze od stanu układu odpornościowego gospodarza.
Różne typy wirusa HPV mogą powodować różne rodzaje brodawek. Na przykład, wirusy HPV typu 1 i 2 są często odpowiedzialne za powstawanie kurzajek zwyczajnych, które najczęściej pojawiają się na dłoniach i palcach. Typy HPV 6 i 11 są powiązane z brodawkami płciowymi, ale mogą również wywoływać kurzajki na innych obszarach ciała. Brodawki na stopach, tzw. kurzajki podeszwowe, są często spowodowane przez typy HPV 1, 4 i 60. Należy pamiętać, że nawet po skutecznym usunięciu widocznych brodawek, wirus może nadal pozostać w organizmie, co stwarza ryzyko nawrotów infekcji. Kontrola nad rozprzestrzenianiem się wirusa HPV w organizmie jest w dużej mierze zależna od siły układu immunologicznego.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U większości osób, sprawny system immunologiczny jest w stanie rozpoznać i wyeliminować wirusa, zanim pojawią się jakiekolwiek objawy. W takich przypadkach infekcja może przebiegać bezobjawowo. Jednak u osób z osłabioną odpornością, wirus może swobodnie się namnażać, prowadząc do rozwoju licznych i trudnych do usunięcia brodawek. Warto również wspomnieć o mechanizmie auto-inokulacji, czyli samozakażania. Polega on na przenoszeniu wirusa z jednej części ciała na inną, na przykład przez dotknięcie istniejącej kurzajki, a następnie dotknięcie innej, niezainfekowanej dotąd skóry. Drapanie się, szczególnie u dzieci, jest częstą przyczyną rozprzestrzeniania się wirusa w obrębie własnego ciała.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV, który jest przyczyną kurzajek, jest trudne ze względu na jego powszechne występowanie w środowisku, istnieje szereg skutecznych metod profilaktyki, które mogą znacząco zmniejszyć prawdopodobieństwo pojawienia się nowych zmian skórnych lub zapobiec ich rozprzestrzenianiu się. Podstawą profilaktyki jest dbanie o higienę osobistą oraz unikanie sytuacji sprzyjających transmisji wirusa. Kluczowe jest utrzymywanie skóry w dobrej kondycji, bez skaleczeń, otarć i pęknięć, które stanowią otwartą drogę dla wirusa do wniknięcia do organizmu. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, może pomóc w utrzymaniu jej bariery ochronnej.
W miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone, należy zachować szczególną ostrożność. Dotyczy to przede wszystkim wilgotnych i ciepłych środowisk, takich jak baseny, sauny, publiczne prysznice czy siłownie. W takich miejscach zaleca się używanie własnych klapek lub obuwia ochronnego, aby unikać bezpośredniego kontaktu stóp z zakażonymi powierzchniami. Po powrocie do domu należy dokładnie umyć stopy i dłonie. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, z innymi osobami, ponieważ mogą one być nośnikiem wirusa.
W przypadku osób, które już borykają się z kurzajkami, kluczowe jest zapobieganie ich rozprzestrzenianiu się na inne części ciała lub zakażaniu innych osób. Należy unikać dotykania, drapania czy wyrywania istniejących brodawek, ponieważ może to prowadzić do auto-inokulacji (rozsiewania wirusa) lub infekowania innych osób. W przypadku dzieci, które często nieświadomie dotykają zmian skórnych, edukacja na temat higieny i unikania dotykania kurzajek jest bardzo ważna. Warto również pamiętać, że niektóre typy wirusa HPV są przenoszone drogą płciową, dlatego stosowanie zabezpieczeń podczas kontaktów seksualnych jest istotne w kontekście profilaktyki brodawek płciowych, które również są wywoływane przez HPV.
Wsparcie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowy tryb życia, obejmujący zbilansowaną dietę bogatą w witaminy i minerały, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie nadmiernego stresu, pomaga organizmowi skuteczniej walczyć z infekcjami, w tym z wirusem HPV. W niektórych przypadkach, zwłaszcza u osób z tendencją do nawracających infekcji, lekarz może zalecić suplementację witamin lub innych preparatów wzmacniających odporność. Istnieją również szczepienia przeciwko niektórym typom wirusa HPV, które są zalecane głównie w celu zapobiegania nowotworom szyjki macicy, ale mogą również zmniejszać ryzyko wystąpienia niektórych rodzajów brodawek.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Chociaż kurzajki są zazwyczaj niegroźnymi zmianami skórnymi, istnieją sytuacje, w których pojawienie się brodawek powinno skłonić do wizyty u lekarza, zwłaszcza dermatologa. Samodzielne próby usuwania kurzajek, szczególnie te nieprawidłowe lub zbyt agresywne, mogą prowadzić do powikłań, takich jak infekcje bakteryjne, blizny czy trwałe przebarwienia skóry. Dlatego w przypadku wątpliwości co do charakteru zmiany skórnej lub trudności w jej samodzielnym leczeniu, profesjonalna konsultacja jest najlepszym rozwiązaniem. Lekarz będzie w stanie postawić prawidłową diagnozę i zaproponować najskuteczniejsze oraz najbezpieczniejsze metody leczenia.
Szczególną uwagę należy zwrócić na kurzajki, które powodują dyskomfort, ból lub utrudniają codzienne funkcjonowanie. Brodawki zlokalizowane na podeszwach stóp, poddawane ciągłemu naciskowi podczas chodzenia, mogą być bolesne i wpływać na sposób poruszania się. Podobnie kurzajki na dłoniach czy palcach, jeśli są duże lub liczne, mogą przeszkadzać w wykonywaniu precyzyjnych czynności. W takich przypadkach lekarz może zaproponować metody leczenia, które przyniosą ulgę i przywrócą komfort.
Istnieją również pewne cechy samych kurzajek, które mogą sygnalizować potrzebę konsultacji lekarskiej. Jeśli brodawka szybko rośnie, zmienia kolor, kształt, krwawi, swędzi lub pojawia się w nietypowej lokalizacji (np. na twarzy, w okolicach narządów płciowych), konieczna jest wizyta u specjalisty. Należy pamiętać, że niektóre zmiany skórne, które mogą być mylone z kurzajkami, mogą mieć inne, poważniejsze podłoże, w tym nowotworowe. Wczesne wykrycie i prawidłowa diagnoza są kluczowe dla skutecznego leczenia.
Osoby z obniżoną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne lub osoby zakażone wirusem HIV, powinny szczególnie uważać na kurzajki. U tych pacjentów brodawki mogą być bardziej liczne, rozległe i trudniejsze do leczenia. W takich przypadkach lekarz może zalecić specjalistyczne podejście terapeutyczne i monitorować stan pacjenta. Ponadto, jeśli kurzajki nawracają pomimo stosowania różnych metod leczenia, warto skonsultować się z lekarzem w celu zidentyfikowania ewentualnych przyczyn nawrotów i dobrania skuteczniejszej strategii terapeutycznej. Niektóre osoby mogą mieć naturalnie obniżoną zdolność do zwalczania wirusa HPV, co prowadzi do uporczywych infekcji.
Leczenie i usuwanie kurzajek metody dostępne na rynku
Kurzajki, choć zazwyczaj niegroźne, mogą stanowić problem estetyczny i powodować dyskomfort, dlatego wiele osób poszukuje skutecznych metod ich usuwania. Na rynku dostępnych jest wiele sposobów leczenia, zarówno tych dostępnych bez recepty, jak i tych wymagających interwencji lekarza. Wybór odpowiedniej metody zależy od lokalizacji, wielkości, liczby kurzajek oraz indywidualnej wrażliwości pacjenta. Warto pamiętać, że wirus HPV, który jest przyczyną kurzajek, może pozostać w organizmie nawet po usunięciu widocznych zmian, co stwarza ryzyko nawrotów.
W aptekach dostępne są preparaty do samodzielnego stosowania, które bazują na substancjach keratolitycznych, takich jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej tkanki kurzajki. Metoda ta wymaga cierpliwości i regularnego stosowania, a efekty zazwyczaj pojawiają się po kilku tygodniach. Dostępne są również preparaty w formie płynów lub plastrów, które zawierają te kwasy. Ważne jest, aby stosować je ściśle według instrukcji, unikając kontaktu ze zdrową skórą wokół brodawki, co może prowadzić do podrażnień.
Inną popularną metodą dostępną bez recepty, a także stosowaną w gabinetach lekarskich, jest krioterapia, czyli zamrażanie kurzajek. Preparaty do domowego użytku wykorzystują zazwyczaj mieszaninę dimetyloeteru i propanu, która osiąga bardzo niską temperaturę. Aplikacja zimnego czynnika powoduje zniszczenie komórek brodawki. Metoda ta jest zazwyczaj skuteczna, ale może być bolesna i wymagać kilku powtórzeń. W gabinecie lekarskim krioterapia jest przeprowadzana przy użyciu ciekłego azotu, co jest bardziej precyzyjne i zazwyczaj skuteczniejsze niż metody domowe.
Wśród metod leczniczych stosowanych przez lekarzy dermatologów można wyróżnić:
- Krioterapia ciekłym azotem: Jak wspomniano, jest to skuteczna metoda zamrażania zmian. Po zabiegu powstaje pęcherz, a następnie kurzajka odpada.
- Elektrokoagulacja: Polega na wypalaniu kurzajki za pomocą prądu elektrycznego. Zabieg jest wykonywany w znieczuleniu miejscowym i zazwyczaj jest skuteczny, ale może pozostawić bliznę.
- Laseroterapia: Wykorzystuje światło lasera do precyzyjnego niszczenia tkanki brodawki. Jest to metoda często stosowana w przypadku trudnych do usunięcia lub licznych kurzajek.
- Leczenie miejscowe silnymi preparatami: Lekarz może przepisać silniejsze środki zawierające kwasy lub inne substancje aktywne, które działają szybciej niż preparaty dostępne bez recepty.
- Leczenie farmakologiczne: W niektórych przypadkach, zwłaszcza przy rozległych infekcjach, lekarz może zalecić przyjmowanie leków doustnych, np. interferonu, który wspiera odpowiedź immunologiczną organizmu.
Wybór metody leczenia powinien być zawsze skonsultowany z lekarzem, który oceni rodzaj i rozległość zmian, a także indywidualne potrzeby pacjenta. Ważne jest, aby pamiętać o profilaktyce po leczeniu, aby zminimalizować ryzyko nawrotów.