Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne, bywają uciążliwe, a ich pojawienie się może wywoływać dyskomfort estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe do zapobiegania i skutecznego radzenia sobie z tym problemem. Głównym winowajcą jest wirus brodawczaka ludzkiego (HPV), który należy do bardzo licznej grupy wirusów. Istnieje ponad sto jego typów, a każdy z nich może wywoływać różne rodzaje brodawek, w zależności od miejsca infekcji i predyspozycji organizmu. Wirus ten uwielbia wilgotne i ciepłe środowiska, dlatego tak często można się nim zarazić w miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie.
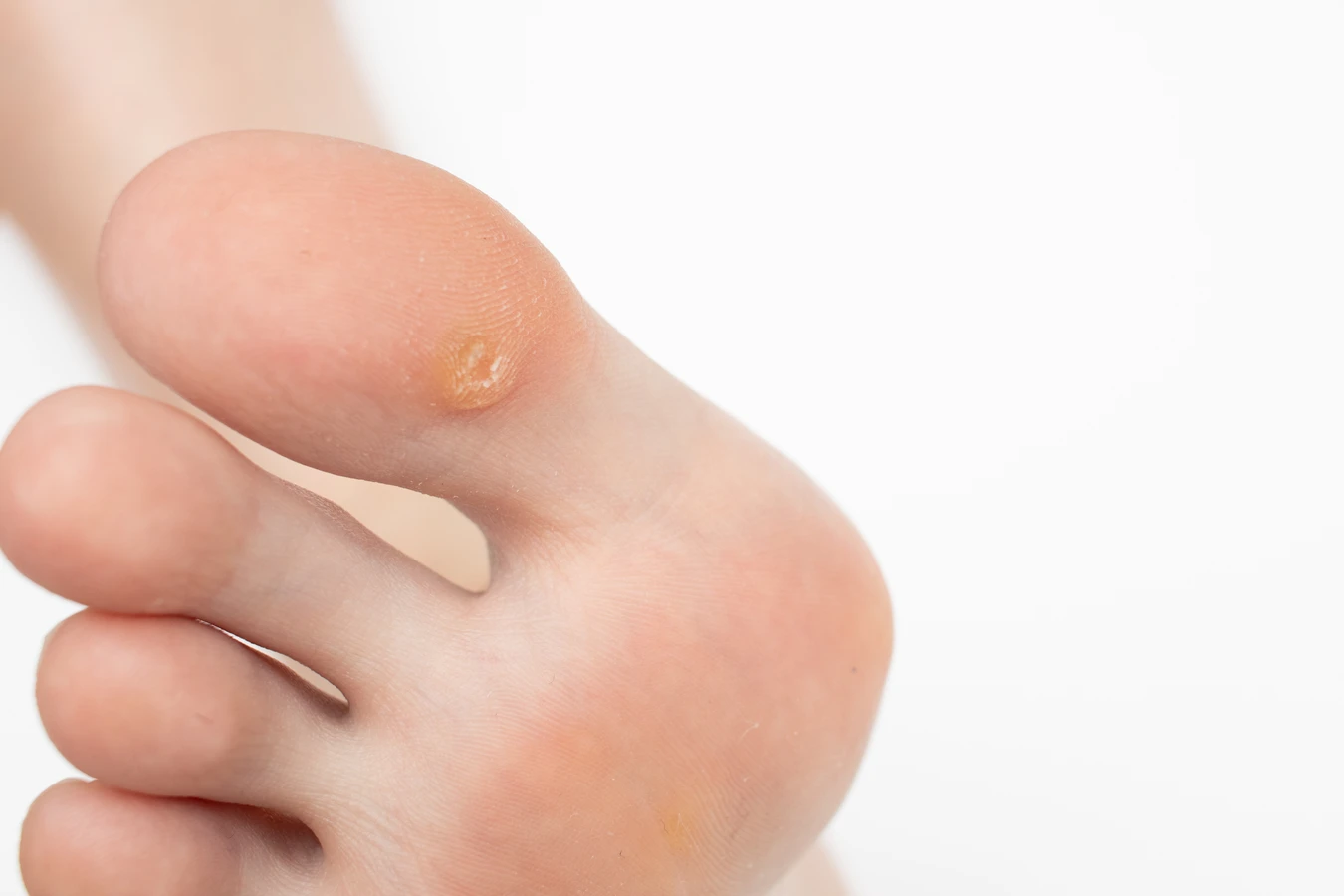
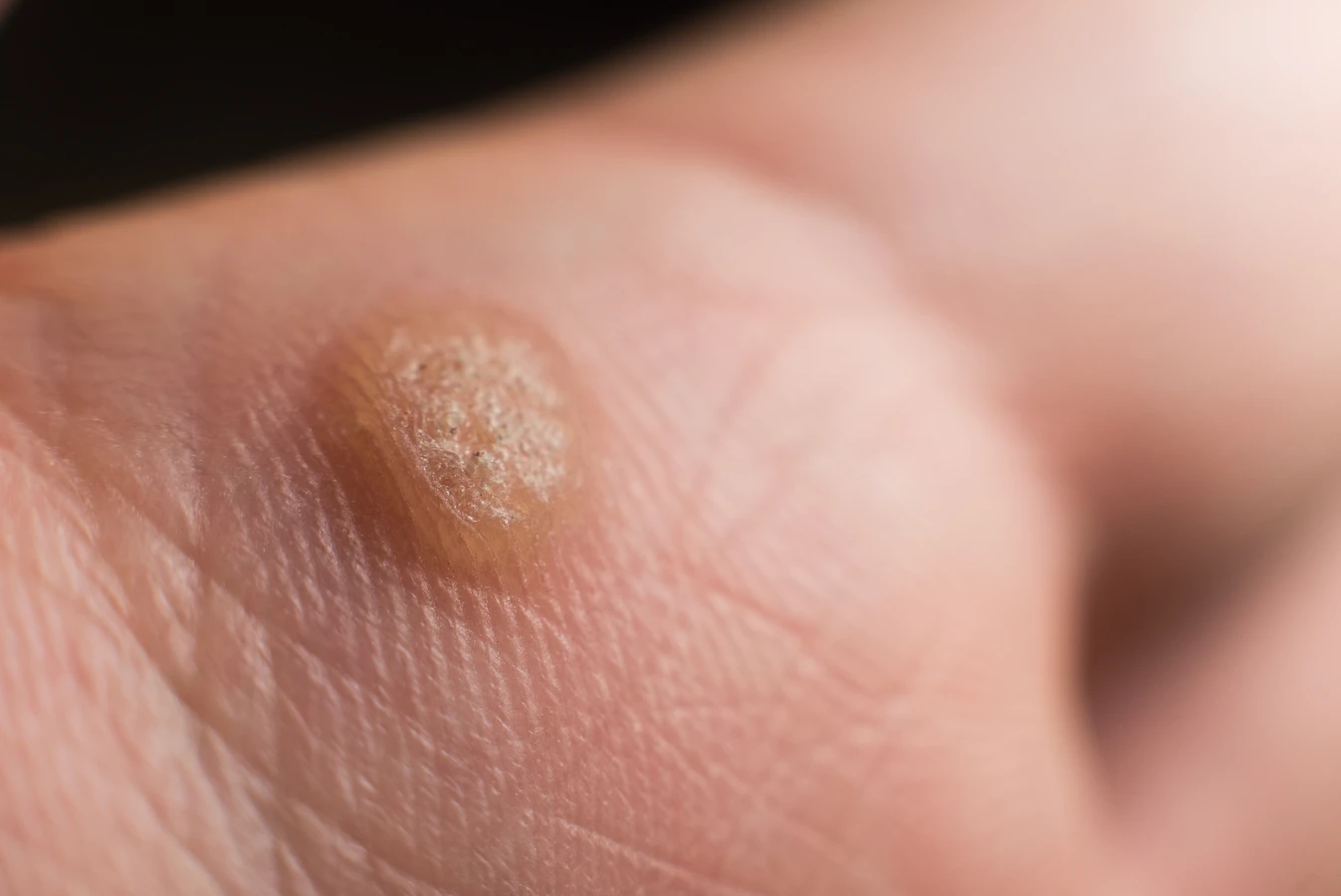
Infekcja następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez dotknięcie skażonej powierzchni. Nawet drobne uszkodzenia naskórka, takie jak otarcia, skaleczenia czy pęknięcia, stanowią idealną bramę dla wirusa. Warto zaznaczyć, że nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki. Dużo zależy od indywidualnej odporności organizmu. Osoby z osłabionym układem odpornościowym są bardziej podatne na infekcję i rozwój zmian skórnych. Po zakażeniu wirus namnaża się w komórkach naskórka, prowadząc do ich niekontrolowanego wzrostu i charakterystycznego wyglądu kurzajki. Okres inkubacji, czyli czas od zarażenia do pojawienia się widocznej zmiany, może być różny, od kilku tygodni do nawet kilku miesięcy. Rozpoznanie kurzajki zwykle nie jest trudne. Charakteryzują się one szorstką, nierówną powierzchnią, często z widocznymi czarnymi punkcikami, które są zatkanymi naczyniami krwionośnymi. Mogą być płaskie lub lekko wypukłe, przybierać różne rozmiary i kolory – od cielistego, przez szary, aż po ciemnobrązowy.
Jak wirus HPV odpowiedzialny za kurzajki rozprzestrzenia się w środowisku
Zrozumienie mechanizmów rozprzestrzeniania się wirusa brodawczaka ludzkiego (HPV) jest kluczowe w profilaktyce i zapobieganiu powstawaniu kurzajek. Wirus ten jest niezwykle zaraźliwy i może przetrwać na różnych powierzchniach przez pewien czas, co sprzyja jego szerzeniu się. Głównym czynnikiem sprzyjającym infekcji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dotyczy to zarówno bliskich kontaktów fizycznych, jak i sytuacji, gdy ktoś nieświadomie dotyka brodawki, a następnie innych części ciała lub przedmiotów. Szczególnie narażone są miejsca, gdzie skóra jest wilgotna i ciepła, ponieważ takie warunki sprzyjają namnażaniu się wirusa.
Miejsca publiczne o dużej wilgotności to prawdziwe wylęgarnie HPV. Baseny, spa, siłownie, wspólne prysznice, sauny, a nawet przebieralnie stwarzają idealne warunki do infekcji. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zarażenia. Wirus może również przenosić się poprzez przedmioty, które miały kontakt z zainfekowaną skórą. Przykładem mogą być ręczniki, obuwie, narzędzia do pielęgnacji stóp czy nawet powierzchnie mebli. Należy pamiętać, że wirus może być niewidoczny gołym okiem, co sprawia, że łatwo możemy zetknąć się z nim w codziennym życiu, nie zdając sobie z tego sprawy.
Uszkodzenia naskórka, nawet te najmniejsze, takie jak zadrapania, skaleczenia, otarcia czy pęknięcia skóry, stanowią otwartą drogę dla wirusa. Wirus HPV wykorzystuje te mikrouszkodzenia do wniknięcia do głębszych warstw skóry i rozpoczęcia procesu infekcji. Dlatego tak ważne jest, aby dbać o higienę skóry, szczególnie stóp, i szybko opatrywać wszelkie rany. Ważnym aspektem jest również fakt, że osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub stresu, są bardziej podatne na infekcję. Ich organizm gorzej radzi sobie z eliminacją wirusa, co może prowadzić do szybszego rozwoju i trudniejszego leczenia kurzajek. Sam fakt posiadania kurzajki często oznacza, że organizm nie poradził sobie z pełnym wyeliminowaniem wirusa, a jedynie ograniczył jego namnażanie.
Czynniki zwiększające ryzyko wystąpienia kurzajek na dłoniach i stopach
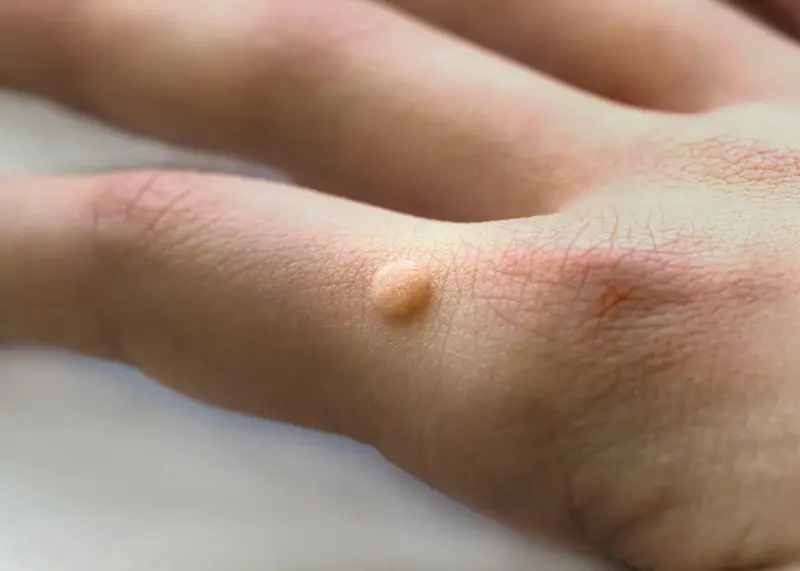
Kurzajki, szczególnie te zlokalizowane na dłoniach i stopach, mogą być nie tylko problemem estetycznym, ale także źródłem bólu i dyskomfortu, utrudniając codzienne funkcjonowanie. Istnieje szereg czynników, które znacząco zwiększają prawdopodobieństwo zarażenia wirusem HPV i rozwoju tych zmian skórnych w tych specyficznych obszarach ciała. Zrozumienie tych czynników jest kluczowe dla osób pragnących skutecznie chronić siebie i swoich bliskich przed infekcją.
Jednym z najważniejszych czynników jest obniżona odporność organizmu. Układ immunologiczny odgrywa kluczową rolę w walce z infekcjami wirusowymi. Kiedy jest osłabiony, na przykład w wyniku stresu, niedoboru snu, niewłaściwej diety, chorób przewlekłych lub przyjmowania leków immunosupresyjnych, wirus HPV ma znacznie łatwiejszą drogę do zainfekowania komórek skóry. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są często bardziej podatne na kurzajki.
Wilgotne środowisko to kolejny sprzymierzeniec wirusa. Dłonie i stopy, szczególnie w cieplejsze dni lub podczas intensywnego wysiłku fizycznego, naturalnie się pocą. Noszenie nieprzewiewnego obuwia, grubych skarpet czy rękawiczek może dodatkowo potęgować problem, tworząc idealne warunki dla wirusa do namnażania się. W miejscach publicznych, takich jak baseny, sauny, siłownie, kręgielnie czy wspólne prysznice, ryzyko kontaktu z wirusem jest znacznie wyższe. Chodzenie boso w tych miejscach, co jest częstą praktyką, otwiera drogę do infekcji, zwłaszcza jeśli na skórze stóp znajdują się mikrouszkodzenia.
Mikrouszkodzenia skóry stanowią bramę dla wirusa. Drobne skaleczenia, zadrapania, pęknięcia naskórka, odciski czy nawet suchość skóry na dłoniach i stopach ułatwiają wirusowi HPV wniknięcie do organizmu. Wirus uwielbia takie „wejścia”. Częste mycie rąk, szczególnie agresywnymi środkami myjącymi, może prowadzić do wysuszenia i pękania skóry, zwiększając podatność na infekcję. Osoby, które często korzystają z basenu lub mają kontakt z wodą przez dłuższy czas, również są bardziej narażone.
Nawet pozornie niegroźne czynności, takie jak obgryzanie paznokci u rąk czy skubanie skórek wokół paznokci, mogą sprzyjać rozprzestrzenianiu się wirusa. W ten sposób można przenieść wirusa z jednej części ciała na drugą, a także ułatwić mu wniknięcie do organizmu przez powstałe ranki. Podobnie, dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku z osobą zakażoną, znacząco zwiększa ryzyko infekcji.
Skąd biorą się kurzajki na twarzy i jak odróżnić je od innych zmian skórnych
Kurzajki pojawiające się na twarzy, choć mogą budzić niepokój ze względu na swoją widoczność, również są wywoływane przez wirusa brodawczaka ludzkiego (HPV). W odróżnieniu od brodawek na dłoniach czy stopach, te zlokalizowane na twarzy często przybierają postać płaskich, gładkich grudek, a ich kolor zazwyczaj jest zbliżony do koloru skóry. Mogą być pojedyncze lub występować w skupiskach. Ich lokalizacja na twarzy, czyli w miejscu często dotykanym przez ręce, sprzyja ich rozprzestrzenianiu się na inne obszary ciała, a także przenoszeniu wirusa na inne osoby.
Zrozumienie przyczyn ich powstawania jest kluczowe. Podobnie jak w przypadku innych brodawek, główną rolę odgrywa zakażenie wirusem HPV. Wirus ten może dostać się na skórę twarzy poprzez bezpośredni kontakt z zainfekowaną osobą lub skażonymi powierzchniami. Szczególnie narażone są osoby, które mają tendencję do dotykania twarzy, drapania się, czy posiadają drobne uszkodzenia naskórka, takie jak otarcia czy wypryski. Warto zaznaczyć, że niektóre typy wirusa HPV mają predyspozycje do infekowania skóry twarzy, prowadząc do powstania określonych rodzajów brodawek.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, które mogą pojawić się na twarzy, ponieważ metody leczenia i potencjalne zagrożenia mogą się różnić. Do najczęstszych zmian, które można pomylić z kurzajkami, należą:
* **Molluscum contagiosum (mięczak zakaźny):** Są to małe, gładkie, perłowe grudki z charakterystycznym wgłębieniem w środku. Również są wywoływane przez wirusa, ale innego niż HPV.
* **Trądzik pospolity:** Zaskórniki, krosty i guzki zapalne związane z nadmierną produkcją sebum i zatykaniem porów.
* **Włókniaki miękkie:** Małe, miękkie narośla skórne, zazwyczaj cielistego koloru, często występujące w okolicach szyi, pach i powiek.
* **Rumieńce i naczyniaki:** Czerwone plamy lub drobne, rozszerzone naczynia krwionośne.
* **Zmiany barwnikowe:** Pieprzyki (znamiona) i plamy soczewicowate.
Kluczowe różnice w wyglądzie mogą pomóc w rozróżnieniu. Kurzajki na twarzy często mają bardziej nierówną, brodawkowatą powierzchnię, choć bywają też płaskie. Charakterystyczne czarne punkciki (zatkane naczynia krwionośne) mogą być widoczne wewnątrz zmiany. Mięczak zakaźny zawsze ma wgłębienie. Trądzik jest zazwyczaj stanem zapalnym. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej na twarzy, zawsze należy skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza jest niezbędna, aby wdrożyć odpowiednie leczenie i uniknąć powikłań.
Jakie są sposoby na pozbycie się kurzajek z różnych części ciała
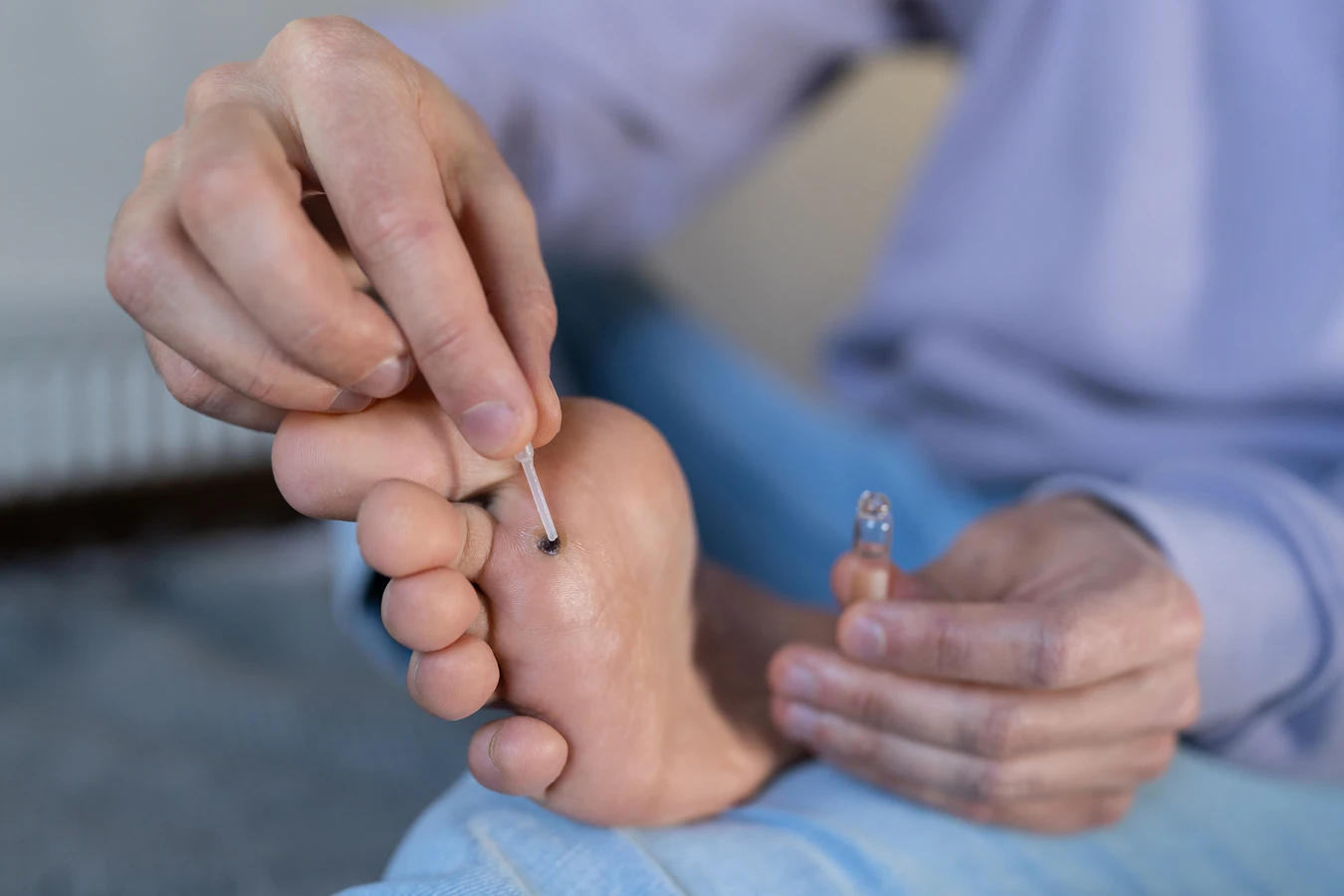
Pozbycie się kurzajek, niezależnie od ich lokalizacji na ciele, wymaga cierpliwości i często wypróbowania różnych metod. Ponieważ kurzajki są spowodowane wirusem, leczenie polega na usunięciu zmiany skórnej oraz stymulowaniu organizmu do walki z wirusem. Istnieje wiele dostępnych metod leczenia, od domowych sposobów po profesjonalne zabiegi medyczne, a wybór odpowiedniej metody zależy od wielkości, liczby i umiejscowienia kurzajek, a także od indywidualnej reakcji organizmu.
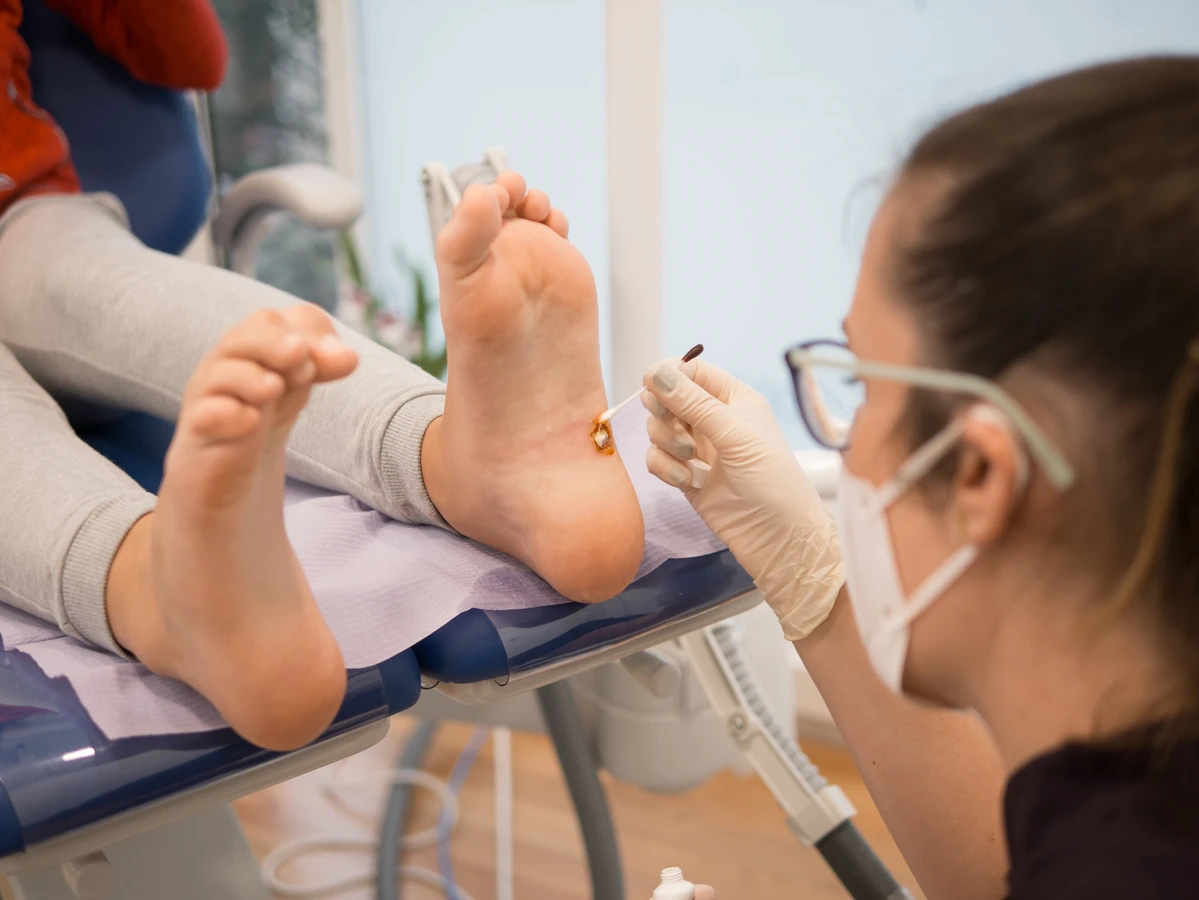
Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie kurzajki ciekłym azotem. Zabieg ten powoduje zniszczenie komórek brodawki, co prowadzi do jej obumarcia i odpadnięcia. Krioterapia jest skuteczna w przypadku większości kurzajek, ale może wymagać kilku powtórzeń. Inną popularną metodą jest elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym. Zabieg ten jest szybki i zazwyczaj skuteczny, ale może pozostawić bliznę.
W przypadku kurzajek na dłoniach i stopach, często stosuje się preparaty zawierające kwas salicylowy lub mocznik. Działają one keratolitycznie, czyli zmiękczają i złuszczają zrogowaciałą warstwę naskórka, stopniowo usuwając kurzajkę. Preparaty te są dostępne bez recepty w aptekach i wymagają regularnego stosowania przez dłuższy czas. W niektórych przypadkach lekarz może przepisać silniejsze preparaty na receptę, na przykład zawierające pochodne witaminy A (retinoidy) lub fluorouracyl.
Istnieją również metody chirurgicznego usuwania kurzajek, które polegają na wycięciu zmiany skalpelem. Jest to metoda stosunkowo szybka i skuteczna, ale może prowadzić do powstania blizny. W przypadku trudnych do leczenia lub nawracających kurzajek, lekarz może zastosować inne metody, takie jak laseroterapia, która polega na odparowaniu tkanki kurzajki za pomocą wiązki lasera. Z kolei immunoterapia polega na stymulowaniu układu odpornościowego do walki z wirusem HPV. Metoda ta może być stosowana w postaci zastrzyków lub kremów.
Niektórzy decydują się również na domowe sposoby leczenia, jednak ich skuteczność jest często kwestionowana, a niektóre mogą być nawet szkodliwe. Należy pamiętać, że wirus HPV może być trudny do całkowitego wyeliminowania, dlatego nawet po skutecznym usunięciu kurzajki, istnieje ryzyko jej nawrotu. Kluczowe jest dbanie o higienę, unikanie kontaktu z wirusem i wzmacnianie odporności organizmu. W przypadku jakichkolwiek wątpliwości lub problemów z leczeniem kurzajek, zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy należy zgłosić się do lekarza w sprawie niepokojących kurzajek
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi, które można leczyć samodzielnie lub przy pomocy dostępnych w aptekach preparatów, istnieją sytuacje, w których konsultacja z lekarzem staje się koniecznością. Niektóre rodzaje brodawek mogą wymagać profesjonalnego leczenia, a niektóre objawy mogą wskazywać na inne, poważniejsze schorzenia. Szybka reakcja i właściwa diagnoza mogą zapobiec powikłaniom i zapewnić skuteczne leczenie.
Pierwszym sygnałem, który powinien skłonić do wizyty u lekarza, jest brak poprawy lub wręcz pogorszenie stanu po kilku tygodniach stosowania domowych metod lub preparatów dostępnych bez recepty. Jeśli kurzajka nie zmniejsza się, nie znika, a wręcz przeciwnie, staje się większa, bardziej bolesna lub zaczyna krwawić, nie należy zwlekać z wizytą u specjalisty. Lekarz będzie w stanie ocenić skuteczność dotychczasowego leczenia i zaproponować alternatywne metody.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w miejscach intymnych. Brodawki płciowe, wywoływane przez specyficzne typy wirusa HPV, wymagają konsultacji lekarskiej, ponieważ mogą mieć wpływ na zdrowie reprodukcyjne i zwiększać ryzyko rozwoju niektórych nowotworów. Samodiagnoza i próby leczenia mogą być w tym przypadku szkodliwe.
Kolejnym ważnym powodem do wizyty u lekarza jest pojawienie się nowych, nietypowych zmian skórnych, które mogą być mylone z kurzajkami. Dotyczy to szczególnie zmian, które szybko rosną, zmieniają kolor, kształt, mają nieregularne brzegi, swędzą, pieką lub krwawią. Tego typu objawy mogą wskazywać na zmiany nowotworowe, w tym czerniaka, dlatego tak ważne jest ich dokładne zbadanie przez dermatologa.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy pacjenci przyjmujący leki immunosupresyjne, powinny być pod stałą opieką lekarską w przypadku wystąpienia jakichkolwiek kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem wirusa, co może prowadzić do rozwoju rozległych i trudnych do leczenia zmian.
Wreszcie, jeśli kurzajka powoduje znaczny ból, dyskomfort, utrudnia codzienne funkcjonowanie, na przykład podczas chodzenia, lub jeśli obawiasz się jej wyglądu i chcesz usunąć ją ze względów estetycznych, wizyta u lekarza dermatologa jest najlepszym rozwiązaniem. Lekarz pomoże dobrać najbezpieczniejszą i najskuteczniejszą metodę leczenia, minimalizując ryzyko powikłań i zapewniając najlepsze możliwe rezultaty.