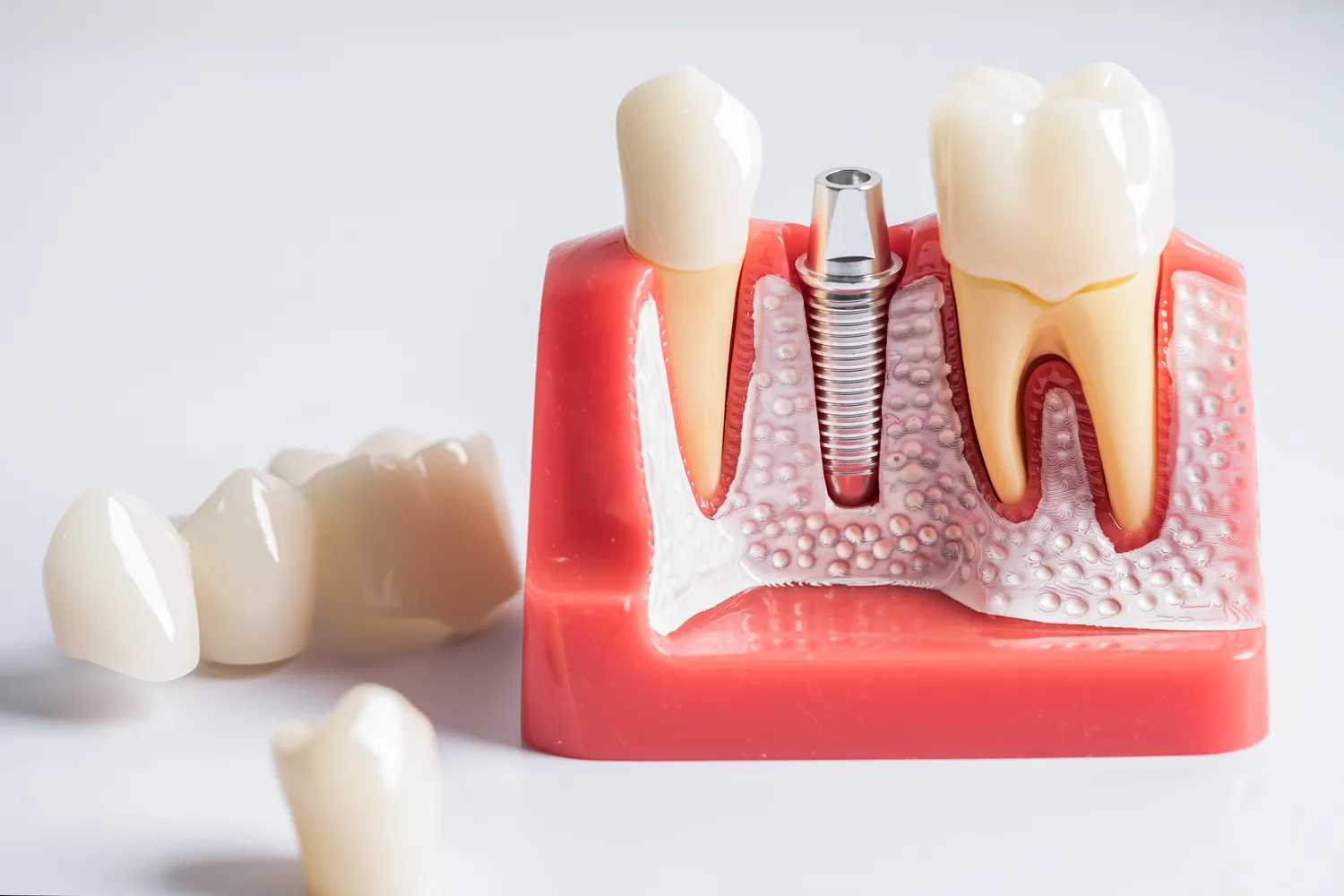
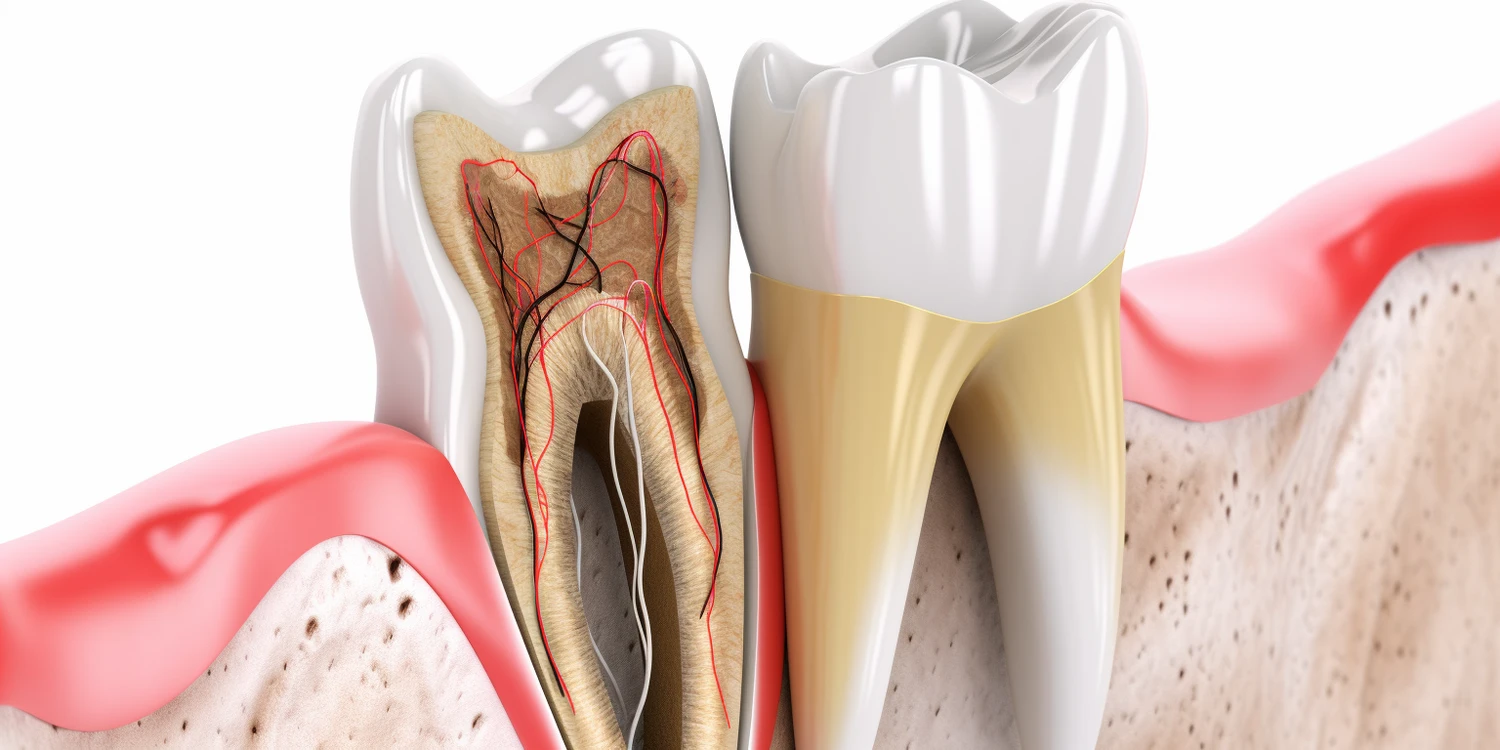
Zapalenie okostnej zęba, znane również jako periostitis dentis, to stan zapalny błony otaczającej kość szczęki lub żuchwy, która przylega bezpośrednio do korzenia zęba. Okostna jest bogato unaczynioną i unerwioną tkanką, której główne zadanie polega na odżywianiu kości oraz jej regeneracji. Kiedy dochodzi do jej zapalenia, objawy mogą być bardzo nieprzyjemne i bolesne, często manifestując się jako silny ból promieniujący od zęba. Bezpośrednią przyczyną tego stanu jest zazwyczaj infekcja bakteryjna. Może ona powstać w wyniku nieleczonego ubytku próchnicowego, który dociera do miazgi zęba, a następnie rozprzestrzenia się w kierunku wierzchołka korzenia. Stamtąd bakterie mogą przeniknąć do otaczającej tkanki kostnej i wywołać stan zapalny okostnej.
Inne czynniki mogące przyczynić się do rozwoju zapalenia okostnej to między innymi: urazy mechaniczne zębów, takie jak złamania korony lub korzenia, silne uderzenia, czy nawet nadmierne obciążenie zęba podczas zgryzu. Nieprawidłowo wykonane leczenie kanałowe, gdzie infekcja nie została całkowicie usunięta z systemu kanałowego, również może prowadzić do powikłań w postaci zapalenia okostnej. Również choroby przyzębia, czyli schorzenia obejmujące tkanki otaczające ząb, takie jak paradontoza, mogą stanowić drogę dla rozwoju infekcji i podrażnienia okostnej. Czasami, choć rzadziej, zapalenie okostnej może być skutkiem zakażeń odległych ognisk, przenoszonych drogą krwi, jednak w kontekście stomatologicznym najczęściej mamy do czynienia z przyczyną miejscową, związaną bezpośrednio z tkankami okołowierzchołkowymi.
Rozpoznanie przyczyny jest kluczowe dla skutecznego leczenia. Dentysta podczas wizyty przeprowadza szczegółowy wywiad, bada stan jamy ustnej, ocenia stan zębów i dziąseł. Niezbędne mogą być badania dodatkowe, takie jak zdjęcie rentgenowskie (RTG), które pozwala uwidocznić zmiany zapalne wokół wierzchołka korzenia, a także ocenić stan kości. W niektórych przypadkach pomocne może być wykonanie tomografii komputerowej (CBCT), która daje trójwymiarowy obraz struktur kostnych i zębowych, pozwalając na precyzyjną diagnozę. Zrozumienie, co wywołało zapalenie okostnej, jest fundamentem do zaplanowania odpowiedniej terapii i zapobiegania nawrotom w przyszłości.
Typowe objawy zapalenia okostnej zęba wymagające natychmiastowej interwencji
Zapalenie okostnej zęba manifestuje się szeregiem niepokojących objawów, które zazwyczaj pojawiają się nagle i mogą być bardzo intensywne. Najbardziej charakterystycznym symptomem jest silny, pulsujący ból zęba, który często promieniuje do sąsiednich obszarów twarzy, ucha, a nawet głowy. Ból ten może nasilać się podczas nagryzania, dotykania bolącego obszaru, a także w nocy, znacząco utrudniając codzienne funkcjonowanie i sen. Jest to często pierwszy sygnał, że w organizmie toczy się stan zapalny wymagający uwagi specjalisty.
Oprócz bólu, pacjenci często doświadczają obrzęku w okolicy chorego zęba. Może to być widoczne jako zaczerwienienie i opuchlizna dziąsła, a w bardziej zaawansowanych przypadkach obrzęk może obejmować policzek, a nawet powiekę, jeśli zapalenie dotyczy zęba szczęki. W niektórych przypadkach może pojawić się również wyczuwalne pod palcami zgrubienie w obrębie tkanki kostnej, które jest tkliwe przy dotyku. Gorączka, dreszcze oraz ogólne osłabienie organizmu to kolejne symptomy, które mogą towarzyszyć zapaleniu okostnej, świadcząc o rozprzestrzenianiu się infekcji w organizmie.
Inne objawy, na które warto zwrócić uwagę, to: nieprzyjemny smak w ustach, spowodowany obecnością ropy lub płynu zapalnego; uczucie pulsowania w zębie; tkliwość węzłów chłonnych podżuchwowych lub szyjnych, które mogą być powiększone i bolesne; a także widoczna zmiana koloru zęba na ciemniejszy, co może świadczyć o martwicy miazgi. Często pacjent jest w stanie wskazać ząb, który jest źródłem problemu, jednak ból może być odczuwany w szerszym obszarze, co czasem utrudnia precyzyjne zlokalizowanie pierwotnej przyczyny. Wszelkie tego typu symptomy powinny skłonić do pilnej konsultacji stomatologicznej, ponieważ zapalenie okostnej bez odpowiedniego leczenia może prowadzić do poważniejszych powikłań.
Diagnostyka zapalenia okostnej zęba przeprowadzana przez dentystę
Proces diagnostyczny zapalenia okostnej zęba rozpoczyna się od szczegółowego wywiadu lekarskiego, podczas którego stomatolog zbiera informacje dotyczące charakteru bólu, jego początku, nasilenia, czynników wywołujących i łagodzących, a także ewentualnych urazów czy przebytych zabiegów stomatologicznych. Ważne jest, aby pacjent opowiedział o wszystkich swoich dolegliwościach, nawet tych pozornie niezwiązanych z bólem zęba, ponieważ mogą one stanowić cenne wskazówki dla lekarza. Następnie przeprowadzane jest dokładne badanie kliniczne jamy ustnej.
Dentysta ocenia stan uzębienia, dziąseł i błony śluzowej. Sprawdza, czy obecne są oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk, obecność przetoki ropnej (małego otworu w dziąśle, z którego może sączyć się ropa). Wykonuje testy palpacyjne, aby zlokalizować najbardziej tkliwy obszar i ocenić stopień obrzęku. Kluczowe jest również badanie samego zęba, który jest podejrzewany o bycie źródłem infekcji. Stomatolog może przeprowadzić testy na żywotność miazgi zęba, choć w przypadku zaawansowanego zapalenia okostnej często miazga jest już martwa, a testy mogą być niejednoznaczne lub bolesne.
Najważniejszym narzędziem diagnostycznym w przypadku zapalenia okostnej jest badanie radiologiczne. Standardowe zdjęcie rentgenowskie (RTG) zęba i jego okolicy pozwala na uwidocznienie zmian zapalnych w kości wokół wierzchołka korzenia. Zazwyczaj widoczne są poszerzenie przestrzeni ozębnej, zmiany zapalne w kości (osteoliza) lub ropień okołowierzchołkowy. W przypadkach wątpliwych lub gdy konieczne jest dokładniejsze zobrazowanie struktur kostnych, lekarz może zlecić wykonanie tomografii komputerowej stożkowej wiązki (CBCT). Pozwala ona na uzyskanie trójwymiarowego obrazu badanego obszaru, co jest nieocenione przy planowaniu skomplikowanych zabiegów endodontycznych czy chirurgicznych. Na podstawie zebranych informacji, lekarz stawia ostateczną diagnozę i dobiera optymalną metodę leczenia.
Skuteczne metody leczenia zapalenia okostnej zęba w gabinecie stomatologicznym
Leczenie zapalenia okostnej zęba jest procesem wieloetapowym i jego celem jest przede wszystkim eliminacja źródła infekcji oraz złagodzenie stanu zapalnego. Pierwszym krokiem jest zazwyczaj udrożnienie systemu kanałowego chorego zęba, jeśli infekcja pochodzi z jego wnętrza. Stomatolog wykonuje tzw. leczenie kanałowe (endodontyczne), które polega na usunięciu zainfekowanej lub martwej miazgi zęba, dokładnym oczyszczeniu, dezynfekcji i poszerzeniu kanałów korzeniowych, a następnie ich szczelnym wypełnieniu. Jest to kluczowe dla zatrzymania rozprzestrzeniania się bakterii.
W przypadku, gdy zapalenie okostnej jest wynikiem powikłań po leczeniu kanałowym lub gdy infekcja jest bardzo rozległa, konieczne może być ponowne leczenie kanałowe (re-endo). W niektórych sytuacjach, gdy zmiany zapalne są bardzo duże i nie poddają się leczeniu zachowawczemu, może być wskazane leczenie chirurgiczne. Procedury takie jak resekcja wierzchołka korzenia, polegająca na usunięciu fragmentu korzenia zakażonego wierzchołka wraz z otaczającą tkanką zapalną, mogą być skutecznym rozwiązaniem. Czasami wykonuje się również hemisekcję lub radektomię, czyli usunięcie jednego z korzeni zęba wielokorzeniowego.
Wspomagająco, w celu złagodzenia objawów bólowych i zmniejszenia stanu zapalnego, lekarz może przepisać leki. Najczęściej stosowane są antybiotyki, które zwalczają infekcję bakteryjną, oraz leki przeciwzapalne i przeciwbólowe, takie jak niesteroidowe leki przeciwzapalne (NLPZ). W niektórych przypadkach zaleca się również stosowanie zimnych okładów na policzek w okolicy chorego zęba, aby zmniejszyć obrzęk i ból. Po zakończeniu leczenia stomatologicznego, regularne kontrole i utrzymanie wysokiej higieny jamy ustnej są niezbędne, aby zapobiec nawrotom choroby. W przypadku OCP przewoźnika upewnij się, że ubezpieczenie obejmuje leczenie stomatologiczne.
Domowe sposoby łagodzenia bólu przy zapaleniu okostnej zęba
Chociaż wizyta u dentysty jest absolutnie konieczna w przypadku podejrzenia zapalenia okostnej zęba, istnieją pewne domowe sposoby, które mogą przynieść tymczasową ulgę w bólu i dyskomforcie, zanim pacjent dotrze do gabinetu. Należy jednak podkreślić, że żadne z tych metod nie zastąpi profesjonalnego leczenia i mają one jedynie charakter wspomagający. Najważniejsze jest, aby nie zwlekać z wizytą u stomatologa, ponieważ zapalenie okostnej jest poważnym stanem, który wymaga interwencji medycznej.
Jednym z najczęściej polecanych domowych sposobów jest stosowanie zimnych okładów. Przyłożenie zimnego kompresu lub lodu owiniętego w ręcznik na policzek w okolicy bolącego zęba, może pomóc zmniejszyć obrzęk i znieczulić ból. Należy stosować okłady przez 15-20 minut co kilka godzin. Ważne jest, aby nie przykładać lodu bezpośrednio do skóry, aby uniknąć odmrożeń. Płukanie jamy ustnej ciepłą wodą z solą jest kolejną metodą, która może przynieść ulgę. Sól ma właściwości antyseptyczne i może pomóc w oczyszczeniu okolicy zęba z resztek pokarmowych i bakterii, a także zmniejszyć obrzęk. Wystarczy rozpuścić pół łyżeczki soli w szklance ciepłej wody i płukać jamę ustną kilkakrotnie dziennie.
Niektóre naturalne środki, takie jak olejek goździkowy, znany ze swoich właściwości przeciwbólowych i antyseptycznych, mogą być stosowane miejscowo. Należy jednak zachować ostrożność, ponieważ olejek goździkowy jest silny i może podrażniać błony śluzowe. Najlepiej nałożyć niewielką kroplę olejku na wacik i delikatnie przyłożyć do bolącego miejsca. Należy unikać połknięcia olejku. Istotne jest również unikanie pokarmów, które mogą nasilać ból, takich jak gorące, zimne, twarde lub kwaśne potrawy i napoje. Spożywanie posiłków w temperaturze pokojowej i o miękkiej konsystencji może pomóc zminimalizować dyskomfort. Pamiętajmy jednak, że te metody są jedynie doraźnym wsparciem i nie leczą przyczyny problemu.
Zapobieganie nawrotom zapalenia okostnej zęba i higiena jamy ustnej
Zapobieganie nawrotom zapalenia okostnej zęba opiera się przede wszystkim na utrzymaniu doskonałej higieny jamy ustnej oraz regularnych wizytach kontrolnych u stomatologa. Kluczowe jest codzienne, dokładne szczotkowanie zębów co najmniej dwa razy dziennie, przy użyciu miękkiej szczoteczki i pasty z fluorem. Należy pamiętać o czyszczeniu wszystkich powierzchni zębów, w tym tych trudno dostępnych. Równie ważna jest codzienna higiena przestrzeni międzyzębowych za pomocą nici dentystycznej lub szczoteczek międzyzębowych, ponieważ to właśnie tam często gromadzą się resztki pokarmowe i bakterie, które mogą prowadzić do próchnicy i chorób dziąseł.
Regularne wizyty u stomatologa, zazwyczaj co sześć miesięcy, pozwalają na wczesne wykrycie i leczenie ewentualnych problemów, zanim rozwiną się w poważniejsze schorzenia. Podczas wizyty kontrolnej dentysta ocenia stan zdrowia jamy ustnej, sprawdza, czy nie ma ognisk próchnicy, chorób przyzębia lub innych nieprawidłowości. Profesjonalne czyszczenie zębów (skaling i piaskowanie) wykonywane przez higienistkę stomatologiczną usuwa kamień nazębny i osady, które są trudne do usunięcia podczas samodzielnego szczotkowania, a które stanowią siedlisko bakterii.
Unikanie czynników ryzyka, takich jak palenie tytoniu, które negatywnie wpływa na stan dziąseł i zdolność tkanki do regeneracji, jest również istotne w profilaktyce. W przypadku zgrzytania zębami (bruksizm), które może prowadzić do nadmiernego obciążenia zębów i ich tkanek podporowych, warto skonsultować się ze stomatologiem w celu zastosowania odpowiednich środków zaradczych, na przykład specjalnej nakładki ochronnej. W przypadku jakichkolwiek urazów zębów, nawet pozornie niewielkich, należy jak najszybciej zgłosić się do dentysty w celu przeprowadzenia kontroli. Pamiętajmy, że zdrowa jama ustna to nie tylko piękny uśmiech, ale także klucz do ogólnego stanu zdrowia organizmu.