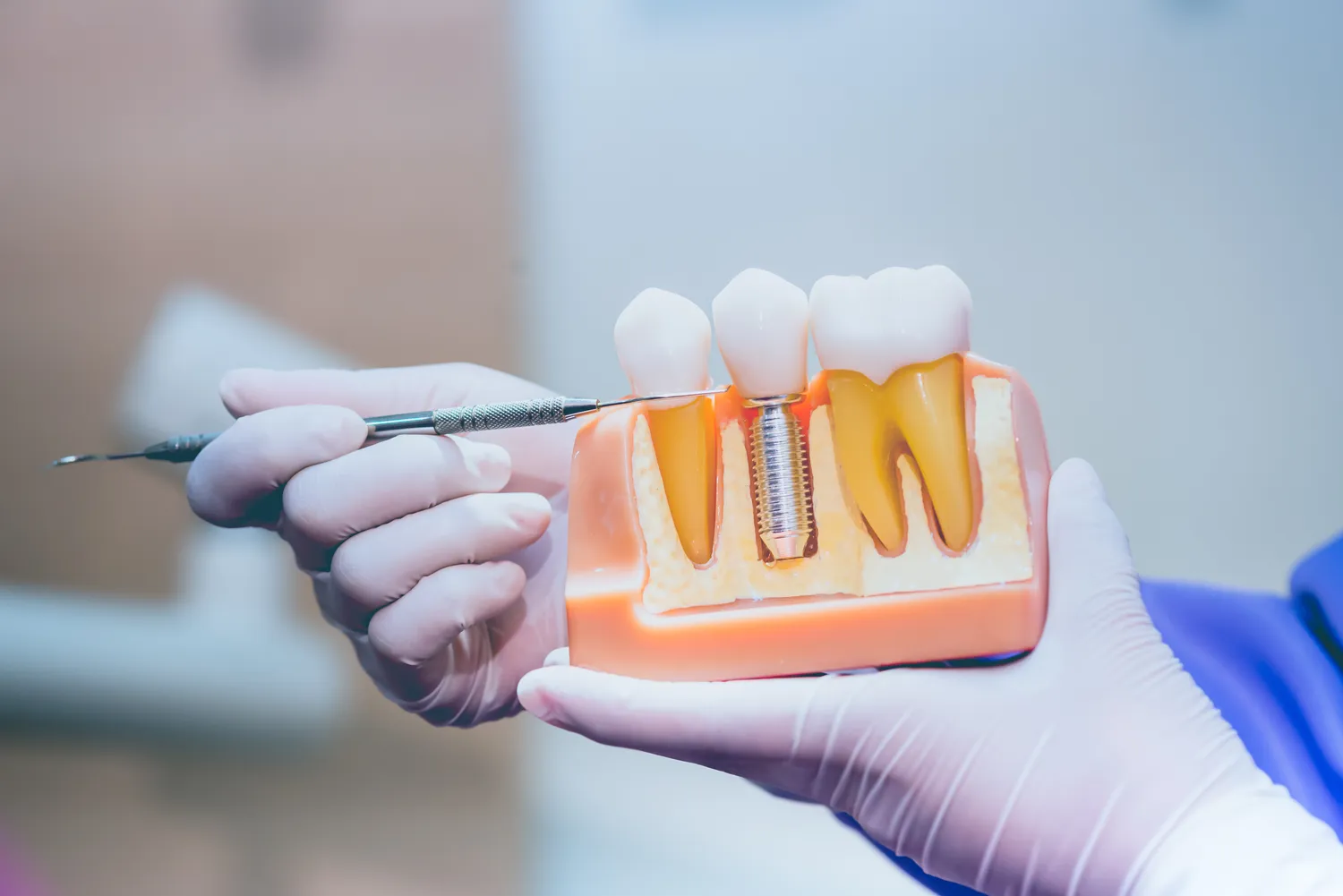
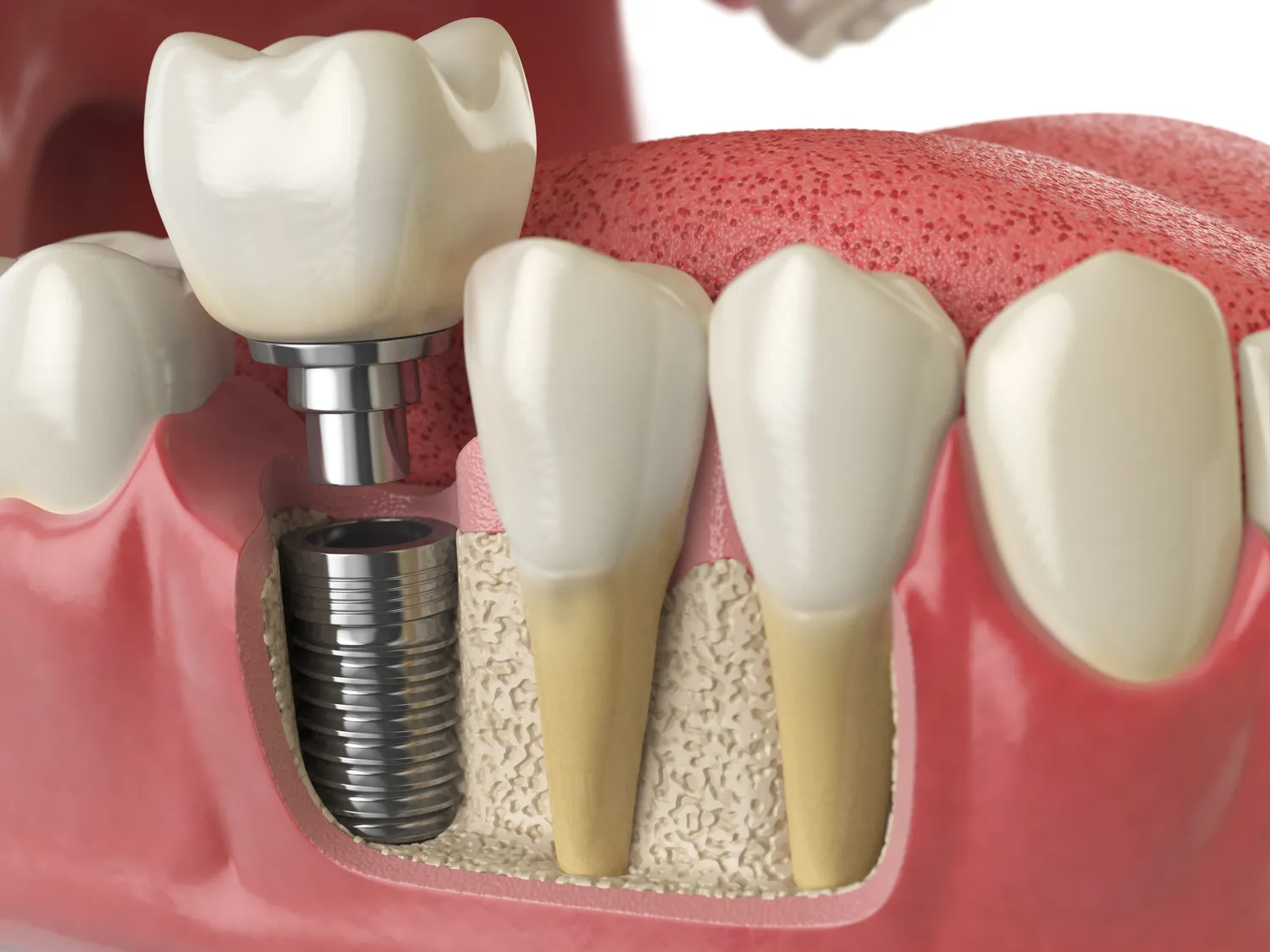
Implanty zębów stanowią rewolucyjne rozwiązanie w dziedzinie protetyki stomatologicznej, oferując trwałe i estetyczne uzupełnienie braków w uzębieniu. Pozwalają odzyskać pełną funkcjonalność narządu żucia, a także znacząco poprawiają wygląd uśmiechu. Jednakże, pomimo licznych zalet, procedury wszczepienia implantów zębów nie można przeprowadzić u każdego pacjenta. Istnieje szereg przeciwwskazań, które należy wziąć pod uwagę przed podjęciem decyzji o leczeniu implantologicznym. Zrozumienie tych ograniczeń jest kluczowe dla zapewnienia bezpieczeństwa i skuteczności terapii.
Decyzja o wszczepieniu implantu zębowego powinna być poprzedzona dokładną analizą stanu zdrowia pacjenta, jego stylu życia oraz jakości tkanki kostnej i dziąsłowej. Specjalista implantolog, po przeprowadzeniu szczegółowego wywiadu medycznego i analizie badań diagnostycznych, jest w stanie ocenić, czy pacjent kwalifikuje się do zabiegu. W niektórych przypadkach przeciwwskazania mogą być tymczasowe, co oznacza, że po ich ustąpieniu możliwe jest przeprowadzenie leczenia. Inne zaś stanowią przeciwwskazania bezwzględne, uniemożliwiające wszczepienie implantu na stałe.
Niewłaściwe kwalifikowanie pacjenta do leczenia implantologicznego może prowadzić do poważnych komplikacji, takich jak odrzucenie implantu, infekcje, uszkodzenie nerwów czy przedłużające się procesy gojenia. Dlatego też, tak ważne jest rzetelne podejście do oceny każdego przypadku i uwzględnienie wszystkich potencjalnych ryzyk. W tym artykule omówimy szczegółowo implanty zębów przeciwwskazania, analizując przyczyny, dla których nie zawsze można wszczepić implant.
Wszczepienie implantów zębów przeciwwskazania chorobowe które mogą stanowić problem
Choroby ogólnoustrojowe stanowią jedną z głównych kategorii przeciwwskazań do wszczepienia implantów zębów. Istnieją schorzenia, które znacząco wpływają na zdolność organizmu do regeneracji i gojenia, co jest kluczowe dla powodzenia procesu osteointegracji implantu z kością. Pacjenci cierpiący na nieuregulowaną cukrzycę, zwłaszcza z wysokim poziomem glikemii, są narażeni na zwiększone ryzyko infekcji i opóźnione gojenie ran. Wysoki poziom cukru we krwi może również upośledzać funkcje układu odpornościowego, utrudniając walkę z potencjalnymi patogenami.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, mogą wpływać na procesy zapalne w organizmie i osłabiać układ odpornościowy. W takich przypadkach może dojść do zwiększonej reakcji zapalnej wokół implantu lub problemów z jego integracją z tkanką kostną. Podobnie, choroby sercowo-naczyniowe, zwłaszcza te wymagające przyjmowania leków przeciwkrzepliwych, mogą stanowić wyzwanie. Konieczność stosowania tych leków zwiększa ryzyko krwawienia podczas zabiegu i po nim, co może komplikować proces gojenia.
Niektóre choroby nowotworowe oraz przebyte terapie, takie jak chemioterapia czy radioterapia w okolicy jamy ustnej, mogą znacząco osłabić tkankę kostną i tkanki miękkie, czyniąc je mniej podatnymi na integrację z implantem. Pacjenci po przeszczepach narządów, którzy przyjmują leki immunosupresyjne, również mogą być w grupie podwyższonego ryzyka, ponieważ ich układ odpornościowy jest sztucznie osłabiony, co sprzyja infekcjom. Zaburzenia krzepnięcia krwi, niezależnie od przyczyny, są również istotnym przeciwwskazaniem, wymagającym konsultacji z hematologiem.
W przypadku chorób psychicznych, takich jak głęboka depresja czy schizofrenia, kluczowe jest stabilne i kontrolowane prowadzenie leczenia, zanim rozważane będzie leczenie implantologiczne. Pacjenci cierpiący na bruksizm, czyli mimowolne zgrzytanie zębami, mogą nadmiernie obciążać implanty, prowadząc do ich uszkodzenia lub utraty. W takich przypadkach często zaleca się najpierw leczenie tej przypadłości, na przykład za pomocą specjalnych nakładek na zęby.
Przeciwwskazania implantów zębów związane z higieną jamy ustnej i stanem kości
Niedostateczna higiena jamy ustnej, nawet bez aktywnej paradontozy, może prowadzić do nagromadzenia płytki bakteryjnej i kamienia nazębnego wokół implantu, co również zwiększa ryzyko infekcji i stanów zapalnych. Dlatego też, przed wszczepieniem implantów, pacjent musi wykazać się zdolnością do utrzymania nienagannej higieny jamy ustnej, co może wymagać profesjonalnego instruktażu i wdrożenia odpowiednich narzędzi higienizacyjnych. W niektórych przypadkach, przed zabiegiem implantacji, konieczne jest przeprowadzenie kompleksowego leczenia periodontologicznego, aby doprowadzić stan dziąseł i przyzębia do idealnego stanu.
Jakość i ilość tkanki kostnej w miejscu planowanego wszczepienia implantu są równie kluczowe. Zanik kości, spowodowany utratą zębów, urazami lub chorobami przyzębia, może uniemożliwić stabilne osadzenie implantu. Implant potrzebuje odpowiedniej ilości zdrowej kości wokół siebie, aby mógł się prawidłowo zintegrować. W przypadkach znacznego zaniku kości, konieczne może być przeprowadzenie zabiegów regeneracyjnych, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift), zanim będzie można wszczepić implant. Brak wystarczającej ilości kości lub jej słaba jakość (np. kość bardzo gąbczasta) może prowadzić do niestabilności implantu i jego późniejszego odrzucenia.
Niewłaściwe umiejscowienie struktur anatomicznych, takich jak nerwy czy zatoki szczękowe, również może stanowić przeciwwskazanie. W takich sytuacjach konieczne jest przeprowadzenie szczegółowych badań obrazowych, takich jak tomografia komputerowa (CBCT), aby precyzyjnie zaplanować pozycję implantu i uniknąć uszkodzenia ważnych struktur. W niektórych przypadkach, jeśli kość jest zbyt cienka lub znajduje się zbyt blisko ważnych struktur anatomicznych, implanty mogą nie być bezpiecznie osadzone.
Implanty zębów przeciwwskazania związane z wiekiem i stylem życia pacjenta
Wiek pacjenta, choć sam w sobie nie jest bezwzględnym przeciwwskazaniem, może wpływać na decyzje dotyczące leczenia implantologicznego. U młodych osób, których rozwój kostny nie został jeszcze zakończony, wszczepienie implantów może być odroczone do momentu osiągnięcia dojrzałości kostnej. Zbyt wczesne wszczepienie implantu u osoby rozwijającej się może skutkować nieprawidłowym jego osadzeniem w stosunku do rosnącej szczęki i żuchwy, co może prowadzić do problemów estetycznych i funkcjonalnych w przyszłości. Z drugiej strony, wiek podeszły sam w sobie nie jest przeszkodą, pod warunkiem, że ogólny stan zdrowia pacjenta jest dobry, a układ odpornościowy funkcjonuje prawidłowo.
Styl życia pacjenta odgrywa znaczącą rolę w ocenie ryzyka związanego z leczeniem implantologicznym. Palenie tytoniu jest jednym z najczęściej wymienianych przeciwwskazań, ponieważ znacząco upośledza proces gojenia i zwiększa ryzyko infekcji oraz odrzucenia implantu. Nikotyna powoduje zwężenie naczyń krwionośnych, co ogranicza dopływ tlenu i składników odżywczych do tkanki kostnej i dziąseł, spowalniając procesy regeneracyjne. W niektórych przypadkach, palacze mogą być proszeni o zaprzestanie palenia na określony czas przed zabiegiem i w okresie rekonwalescencji, aby zwiększyć szanse na powodzenie terapii. Osoby nadużywające alkoholu również mogą stanowić grupę podwyższonego ryzyka ze względu na osłabienie układu odpornościowego i potencjalne problemy z utrzymaniem higieny jamy ustnej.
Regularne przyjmowanie niektórych leków może stanowić inne przeciwwskazanie. Leki wpływające na metabolizm kostny, takie jak bisfosfoniany stosowane w leczeniu osteoporozy, mogą zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekroza). Długotrwałe stosowanie tych leków, zwłaszcza w wysokich dawkach, wymaga szczególnej ostrożności i często konsultacji z lekarzem prowadzącym. Leki immunosupresyjne, przyjmowane po przeszczepach organów lub w leczeniu chorób autoimmunologicznych, jak wspomniano wcześniej, mogą zwiększać podatność na infekcje.
Niewłaściwa dieta, uboga w niezbędne składniki odżywcze, może również negatywnie wpływać na proces gojenia i regeneracji tkanek. Chociaż nie jest to zazwyczaj bezwzględne przeciwwskazanie, zaleca się zbilansowaną dietę bogatą w witaminy i minerały, które wspierają zdrowie kości i dziąseł, zwłaszcza w okresie rekonwalescencji po zabiegu implantacji.
Odbudowa uzębienia implantami zębów przeciwwskazania tymczasowe i ogólne
W kontekście implantów zębów przeciwwskazania nie zawsze są permanentne. Istnieją sytuacje, w których implantacja jest możliwa po ustąpieniu pewnych czynników. Przykładowo, aktywne infekcje w jamie ustnej, takie jak ostre zapalenie dziąseł, ropnie czy nieleczona próchnica, muszą zostać wyleczone przed wszczepieniem implantu. Po zakończeniu leczenia infekcji i doprowadzeniu jamy ustnej do zdrowego stanu, można rozważyć procedurę implantologiczną. Podobnie, jeśli pacjent jest w trakcie terapii przeciwnowotworowej, takiej jak chemioterapia lub radioterapia, leczenie implantologiczne jest zazwyczaj odkładane do momentu zakończenia leczenia i okresu rekonwalescencji, a także po uzyskaniu zgody lekarza onkologa.
Ciąża stanowi również tymczasowe przeciwwskazanie do wszczepienia implantów zębów. Chociaż sam zabieg implantacji nie jest bezpośrednio szkodliwy dla płodu, okres ciąży wiąże się ze zmianami hormonalnymi, które mogą wpływać na dziąsła i proces gojenia. Ponadto, znieczulenie miejscowe stosowane podczas zabiegu wymaga szczególnej ostrożności w okresie ciąży, a ewentualne powikłania mogłyby stanowić niepotrzebne ryzyko. Dlatego też, zazwyczaj zaleca się przeprowadzenie leczenia implantologicznego przed zajściem w ciążę lub po jej zakończeniu i okresie połogu.
Niewystarczająca ilość kości szczęki lub żuchwy, będąca częstym powodem wykluczenia z leczenia, może być również problemem tymczasowym. Dzięki postępowi w medycynie stomatologicznej, dostępne są techniki regeneracji kości, takie jak augmentacja wyrostka zębodołowego, przeszczepy kości czy podniesienie dna zatoki szczękowej. Po przeprowadzeniu tych zabiegów i uzyskaniu odpowiedniej ilości oraz jakości kości, możliwe jest wszczepienie implantów. Proces ten wymaga jednak czasu, od kilku miesięcy do nawet roku, w zależności od rozległości zabiegu.
Ważne jest, aby pacjent był w pełni świadomy swojego stanu zdrowia i otwarcie komunikował się z lekarzem stomatologiem o wszelkich istniejących schorzeniach, przyjmowanych lekach czy przebytych terapiach. Tylko kompleksowa ocena wszystkich czynników pozwala na bezpieczne i skuteczne przeprowadzenie leczenia implantologicznego. W przypadku wątpliwości, zawsze warto skonsultować się z doświadczonym implantologiem, który pomoże ocenić ryzyko i dostępne alternatywy.
OCP przewoźnika jako dokument w kontekście procedur medycznych jak ubezpieczenie
Rozważając procedury medyczne takie jak wszczepienie implantów zębów, kwestia ubezpieczenia i odpowiedzialności staje się istotna. W kontekście przewoźników, dokumentem, który może być istotny, jest OCP przewoźnika. Choć OCP (Odpowiedzialność Cywilna Przewoźnika) jest polisą ubezpieczeniową związaną bezpośrednio z działalnością transportową, jej istnienie i zakres mogą mieć pośredni wpływ na pewne aspekty związane z funkcjonowaniem pacjentów, którzy korzystają z usług medycznych.
Należy jednak podkreślić, że OCP przewoźnika nie jest dokumentem bezpośrednio związanym z procedurami medycznymi ani z ubezpieczeniem leczenia implantologicznego. Polisa ta chroni przewoźnika od odpowiedzialności cywilnej za szkody powstałe w związku z przewozem towarów lub osób. Oznacza to, że jeśli podczas transportu dojdzie do uszkodzenia mienia, utraty ładunku lub wypadku, OCP przewoźnika pokryje ewentualne roszczenia poszkodowanych wobec przewoźnika.
W przypadku pacjentów korzystających z implantów zębów, ich stan zdrowia, przebyte choroby czy styl życia są kluczowymi czynnikami decydującymi o możliwości przeprowadzenia zabiegu. Te czynniki są oceniane przez lekarza stomatologa i nie są w żaden sposób powiązane z polisą ubezpieczeniową przewoźnika. Pacjent decydujący się na leczenie implantologiczne musi upewnić się, że posiada odpowiednie ubezpieczenie zdrowotne lub jest gotów ponieść koszty leczenia z własnych środków.
Jedynym potencjalnym, choć bardzo odległym, powiązaniem mogłoby być ubezpieczenie pacjenta w zakresie odpowiedzialności cywilnej, które mogłoby być potrzebne w niezwykle rzadkich sytuacjach, gdyby np. procedura medyczna spowodowała szkodę osobie trzeciej. Jednakże, nawet w takim przypadku, to OCP pacjenta (jeśli takie posiada) lub inne polisy indywidualne byłyby istotne, a nie OCP przewoźnika. Zrozumienie zakresu poszczególnych polis ubezpieczeniowych jest kluczowe, aby uniknąć nieporozumień i zapewnić sobie odpowiednią ochronę.